Полость брюшины деление на этажи. Топография брюшины: ход, каналы, синусы, сумки, связки, складки, карманы. Операции на печени и желчных путях
 Полость живота (cavitas abdominis) полость, выстланная fascia endoabdominalis. Расположена между грудной полостью вверху и полостью малого таза внизу. Вверху ограничена диафрагмой Сзади – поясничным отделом позвоночника, квадратными мышцами поясницы, подвздошнопоясничными мышцами Спереди и с боков – мышцами живота.
Полость живота (cavitas abdominis) полость, выстланная fascia endoabdominalis. Расположена между грудной полостью вверху и полостью малого таза внизу. Вверху ограничена диафрагмой Сзади – поясничным отделом позвоночника, квадратными мышцами поясницы, подвздошнопоясничными мышцами Спереди и с боков – мышцами живота.
 Полость живота включает в себя: Ø Брюшную полость, ограниченную париетальной брюшиной Ø Полость брюшины (cavitas peritonei) = брюшинную полость – щель между париетальной и висцеральной брюшиной Ø Забрюшинное пространство (spatium retroperitoneale) – часть полости живота, расположенная кзади от брюшной полости между задним листком париетальной брюшины и задним отделом внутрибрюшной фасции, покрывающей позвоночник и мышцы области поясницы.
Полость живота включает в себя: Ø Брюшную полость, ограниченную париетальной брюшиной Ø Полость брюшины (cavitas peritonei) = брюшинную полость – щель между париетальной и висцеральной брюшиной Ø Забрюшинное пространство (spatium retroperitoneale) – часть полости живота, расположенная кзади от брюшной полости между задним листком париетальной брюшины и задним отделом внутрибрюшной фасции, покрывающей позвоночник и мышцы области поясницы.
 Полость брюшины (cavitas peritonei) = брюшинную полость – щель между париетальной и висцеральной брюшиной. В ней содержится небольшое количество серозной жидкости, увлажняющей поверхность органов и облегчающей, таким образом, передвижение их друг около друга.
Полость брюшины (cavitas peritonei) = брюшинную полость – щель между париетальной и висцеральной брюшиной. В ней содержится небольшое количество серозной жидкости, увлажняющей поверхность органов и облегчающей, таким образом, передвижение их друг около друга.
 Забрюшинное пространство (spatium retroperitoneale) – часть полости живота, расположенная кзади от брюшной полости между задним листком париетальной брюшины и задним отделом внутрибрюшной фасции, покрывающей позвоночник и мышцы области поясницы.
Забрюшинное пространство (spatium retroperitoneale) – часть полости живота, расположенная кзади от брюшной полости между задним листком париетальной брюшины и задним отделом внутрибрюшной фасции, покрывающей позвоночник и мышцы области поясницы.


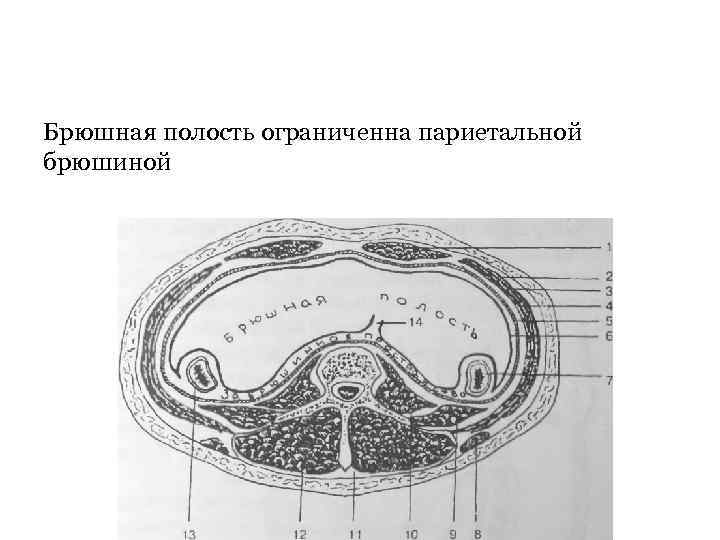
 Брюшная полость и забрюшинное пространство на поперечном разрезе живота. 1 - m. rectus abdominis, 2 - m. obliquus extermis abdominis, 3 - m. obliquus interims abdominis, 4 - m. transversus abdominis, 5 – fascia endoabdominalis, 6 - peritoneum parietale, 7 - colon ascendens, 8 - m. latissimus dorsi, 9 - m. quadratus lumborum 10 - m. psoas major, 11 - fascia thoracolumbalis, 12 - m. erector spinae, 13 - colon descendens, 14 - корень брыжейки тонкой кишки.
Брюшная полость и забрюшинное пространство на поперечном разрезе живота. 1 - m. rectus abdominis, 2 - m. obliquus extermis abdominis, 3 - m. obliquus interims abdominis, 4 - m. transversus abdominis, 5 – fascia endoabdominalis, 6 - peritoneum parietale, 7 - colon ascendens, 8 - m. latissimus dorsi, 9 - m. quadratus lumborum 10 - m. psoas major, 11 - fascia thoracolumbalis, 12 - m. erector spinae, 13 - colon descendens, 14 - корень брыжейки тонкой кишки.
 Внутренняя поверхность брюшной полости выстлана внутрибрюшной фасцией (fascia endoabdominalis) или забрюшинной фасцией (fascia extraperitonealis), её участки получили extraperitonealis) название в зависимости от названия покрываемых ею мышц. К внутренней поверхности этой фасции прилежит париетальная брюшина. Пространство между фасцией и брюшиной на задней брюшной стенке – забрюшинное пространство (spatium retroperitonealis), оно заполнено (spatium retroperitonealis) жировой клетчаткой и органами.
Внутренняя поверхность брюшной полости выстлана внутрибрюшной фасцией (fascia endoabdominalis) или забрюшинной фасцией (fascia extraperitonealis), её участки получили extraperitonealis) название в зависимости от названия покрываемых ею мышц. К внутренней поверхности этой фасции прилежит париетальная брюшина. Пространство между фасцией и брюшиной на задней брюшной стенке – забрюшинное пространство (spatium retroperitonealis), оно заполнено (spatium retroperitonealis) жировой клетчаткой и органами.
 Брюшина (peritoneum) – тонкая серозная оболочка, выстилающая стенки живота и большинство его органов. v Висцеральная брюшина (peritoneum viscerale) покрывает частично или полностью органы брюшной полости. v Париетальная (пристеночная) брюшина (peritoneum parietale) выстилает стенки живота. Брюшинная полость – узкая щель между листками брюшины. У мужчин брюшинная полость замкнутая, а у женщин сообщается с внешней средой через отверстия маточных труб, полость матки и влагалище. В брюшинной полости находится небольшое количество серозной жидкости.
Брюшина (peritoneum) – тонкая серозная оболочка, выстилающая стенки живота и большинство его органов. v Висцеральная брюшина (peritoneum viscerale) покрывает частично или полностью органы брюшной полости. v Париетальная (пристеночная) брюшина (peritoneum parietale) выстилает стенки живота. Брюшинная полость – узкая щель между листками брюшины. У мужчин брюшинная полость замкнутая, а у женщин сообщается с внешней средой через отверстия маточных труб, полость матки и влагалище. В брюшинной полости находится небольшое количество серозной жидкости.
 Висцеральная брюшина может покрывать: Со всех сторон – интраперитонеально (внутрибрюшинно): желудок, луковица 12 пк (pars superior duodeni), тощая, подвздошная кишка, поперечная и сигмовидная ободочная кишка, верхняя часть прямой кишки, печень, селезенка. С трех сторон – мезоперитонеально: восходящая и нисходящая ободочная кишка, средняя треть прямой кишки, наполненный мочевой пузырь. С одной стороны – забрюшинно (ретро-, эктраперитонеально): почки, надпочечники, мочеточники, большая часть 12 пк, поджелудочная железа, нижняя треть прямой кишки, брюшная часть аорты, нижняя полая вена, пустой мочевой пузырь.
Висцеральная брюшина может покрывать: Со всех сторон – интраперитонеально (внутрибрюшинно): желудок, луковица 12 пк (pars superior duodeni), тощая, подвздошная кишка, поперечная и сигмовидная ободочная кишка, верхняя часть прямой кишки, печень, селезенка. С трех сторон – мезоперитонеально: восходящая и нисходящая ободочная кишка, средняя треть прямой кишки, наполненный мочевой пузырь. С одной стороны – забрюшинно (ретро-, эктраперитонеально): почки, надпочечники, мочеточники, большая часть 12 пк, поджелудочная железа, нижняя треть прямой кишки, брюшная часть аорты, нижняя полая вена, пустой мочевой пузырь.
 Брюшина, переходя с органа на орган, образует складки (связки). Брыжейка – два листка брюшины, идущие с задней стенки брюшинной полости на орган. Корень брыжейки – линия начала брыжейки на задней стенке брюшной полости.
Брюшина, переходя с органа на орган, образует складки (связки). Брыжейка – два листка брюшины, идущие с задней стенки брюшинной полости на орган. Корень брыжейки – линия начала брыжейки на задней стенке брюшной полости.

 Функции брюшины: покровная, защитная, содержит жировую ткань (депо жира), содержит иммунные структуры (лимфоидные узелки), осуществляет фиксацию внутренних органов посредством связок и брыжеек.
Функции брюшины: покровная, защитная, содержит жировую ткань (депо жира), содержит иммунные структуры (лимфоидные узелки), осуществляет фиксацию внутренних органов посредством связок и брыжеек.
 На переднебоковой стенке живота пристеночная брюшина изнутри покрывает тонкий слой предбрюшинной жировой клетчатки, лежащей на внутрибрюшной фасции (fascia endoabdominalis). Выстилая переднюю брюшную стенку, пристеночная брюшина образует ряд складок и ямок.
На переднебоковой стенке живота пристеночная брюшина изнутри покрывает тонкий слой предбрюшинной жировой клетчатки, лежащей на внутрибрюшной фасции (fascia endoabdominalis). Выстилая переднюю брюшную стенку, пристеночная брюшина образует ряд складок и ямок.
 Передняя брюшная стенка в области таза (5 складок брюшины) Plica umbilicalis mediana от верхушки мочевого пузыря к пупку, содержит заросший мочевой проток. Plica umbilicalis medialis. В основе – заросшая пупочная артерия. Plica umbilicalis lateralis. Образована нижней надчревной артерией.
Передняя брюшная стенка в области таза (5 складок брюшины) Plica umbilicalis mediana от верхушки мочевого пузыря к пупку, содержит заросший мочевой проток. Plica umbilicalis medialis. В основе – заросшая пупочная артерия. Plica umbilicalis lateralis. Образована нижней надчревной артерией.
 Между складками – ямки – слабые места в передней брюшной стенке. По бокам от plica umbilicalis mediana - fossae supravesicales dextra et sinistra. Между plica umbilicalis medialis и plica umbilicalis lateralis – fossa inguinalis medialis. Соответсвует поверхностному кольцу пахового канала. Кнаружи от plica umbilicalis lateralis - fossa inguinalis lateralis. В ней находится глубокое кольцо пахового канала.
Между складками – ямки – слабые места в передней брюшной стенке. По бокам от plica umbilicalis mediana - fossae supravesicales dextra et sinistra. Между plica umbilicalis medialis и plica umbilicalis lateralis – fossa inguinalis medialis. Соответсвует поверхностному кольцу пахового канала. Кнаружи от plica umbilicalis lateralis - fossa inguinalis lateralis. В ней находится глубокое кольцо пахового канала.


 Складки (связки) брюшины к печени: В сагиттальной плоскости – серповидная связка (lig. falciforme), от диафрагмы и передней брюшной стенки к диафрагмальной поверхности печени. Во фронтальной плоскости – венечная связка (lig. coronarium), соединяется с задним краем серповидной связки. По бокам венечная связка образует расширения – правые и левые треугольные связки печени (lig. triangulare dextrum et sinistrum).
Складки (связки) брюшины к печени: В сагиттальной плоскости – серповидная связка (lig. falciforme), от диафрагмы и передней брюшной стенки к диафрагмальной поверхности печени. Во фронтальной плоскости – венечная связка (lig. coronarium), соединяется с задним краем серповидной связки. По бокам венечная связка образует расширения – правые и левые треугольные связки печени (lig. triangulare dextrum et sinistrum).
 В нижнем свободном крае серповидной связки расположена круглая связка печени (lig. teres hepatis) – заросшая пупочная вена, соединяет пупок вена с воротами печени.
В нижнем свободном крае серповидной связки расположена круглая связка печени (lig. teres hepatis) – заросшая пупочная вена, соединяет пупок вена с воротами печени.
 На задней стенке живота пристеночная брюшина ложится на позвоночник и расположенные спереди от него крупные сосуды (брюшная аорта, нижняя полая вена), а по бокам от позвоночника выстилает органы и жировую клетчатку забрюшинного пространства с образованием парного почечного возвышения и непарного возвышения, образованного нисходящей частью 12 пк, расположенной справа от позвоночника.
На задней стенке живота пристеночная брюшина ложится на позвоночник и расположенные спереди от него крупные сосуды (брюшная аорта, нижняя полая вена), а по бокам от позвоночника выстилает органы и жировую клетчатку забрюшинного пространства с образованием парного почечного возвышения и непарного возвышения, образованного нисходящей частью 12 пк, расположенной справа от позвоночника.
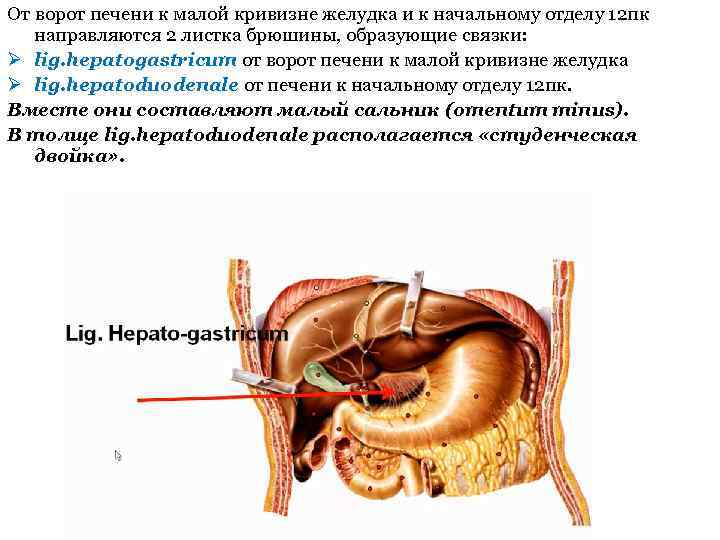 От ворот печени к малой кривизне желудка и к начальному отделу 12 пк направляются 2 листка брюшины, образующие связки: Ø lig. hepatogastricum от ворот печени к малой кривизне желудка Ø lig. hepatoduodenale от печени к начальному отделу 12 пк. Вместе они составляют малый сальник (omentum minus). В толще lig. hepatoduodenale располагается «студенческая двойка» .
От ворот печени к малой кривизне желудка и к начальному отделу 12 пк направляются 2 листка брюшины, образующие связки: Ø lig. hepatogastricum от ворот печени к малой кривизне желудка Ø lig. hepatoduodenale от печени к начальному отделу 12 пк. Вместе они составляют малый сальник (omentum minus). В толще lig. hepatoduodenale располагается «студенческая двойка» .

 Листки висцеральной брюшины передней и задней стенок желудка в области большой его кривизны свисают вниз до уровня верхней апертуры малого таза, затем подворачиваются кзади и поднимаются вверх к задней стенке живота. Образовавшиеся 4 листка висцеральной брюшины ниже большой кривизны желудка формируют большой сальник (omentum majus). Часть большого сальника между большой кривизной желудка и поперечной ободочной кишкой - желудочно-ободочная связка (lig. gastrocolicum). Lig. gastrolienale Lig. gastrophrenicum Lig. phrenicolienale
Листки висцеральной брюшины передней и задней стенок желудка в области большой его кривизны свисают вниз до уровня верхней апертуры малого таза, затем подворачиваются кзади и поднимаются вверх к задней стенке живота. Образовавшиеся 4 листка висцеральной брюшины ниже большой кривизны желудка формируют большой сальник (omentum majus). Часть большого сальника между большой кривизной желудка и поперечной ободочной кишкой - желудочно-ободочная связка (lig. gastrocolicum). Lig. gastrolienale Lig. gastrophrenicum Lig. phrenicolienale

 Брюшина выстилает заднюю стенку живота неполностью: участок мышечной части диафрагмы, к которому прилежит не покрытая брюшиной задняя поверхность печени и участки задней стенки, к которым прилежит восходящая и нисходящая ободочные кишки, остаются не покрытыми брюшиной.
Брюшина выстилает заднюю стенку живота неполностью: участок мышечной части диафрагмы, к которому прилежит не покрытая брюшиной задняя поверхность печени и участки задней стенки, к которым прилежит восходящая и нисходящая ободочные кишки, остаются не покрытыми брюшиной.
 Поверхность печени покрыта брюшиной, за исключением небольшого участка на задней её поверхности – area nuda – внебрюшинное поле.
Поверхность печени покрыта брюшиной, за исключением небольшого участка на задней её поверхности – area nuda – внебрюшинное поле.
 Этажи брюшной полости Полость брюшины поперечной ободочной кишкой и её брыжейкой (colon transversum et mesocolon) делится на 2 этажа. Верхний этаж – выше поперечной ободочной Верхний этаж кишки и её брыжейки. Его занимают печень, желчный пузырь, селезёнка, желудок, частично 12 пк. Здесь расположены правая и левая печеночные, преджелудочная, подпеченочная и сальниковая сумки.
Этажи брюшной полости Полость брюшины поперечной ободочной кишкой и её брыжейкой (colon transversum et mesocolon) делится на 2 этажа. Верхний этаж – выше поперечной ободочной Верхний этаж кишки и её брыжейки. Его занимают печень, желчный пузырь, селезёнка, желудок, частично 12 пк. Здесь расположены правая и левая печеночные, преджелудочная, подпеченочная и сальниковая сумки.
 Сумки верхнего этажа брюшной полости 3 сообщающиеся между собой сумки: Печеночная и преджелудочная лежат ближе к поверхности живота, а сальниковая – глубоко.
Сумки верхнего этажа брюшной полости 3 сообщающиеся между собой сумки: Печеночная и преджелудочная лежат ближе к поверхности живота, а сальниковая – глубоко.
 Печеночная сумка (bursa hepatica) окружает правую долю печени. Находится между диафрагмой и правой долей печени. Ограничена: Сзади – правой венечной связкой печени Слева – серповидной связкой Спереди – передняя брюшная стенка Справа и снизу открывается в правый боковой канал
Печеночная сумка (bursa hepatica) окружает правую долю печени. Находится между диафрагмой и правой долей печени. Ограничена: Сзади – правой венечной связкой печени Слева – серповидной связкой Спереди – передняя брюшная стенка Справа и снизу открывается в правый боковой канал
 Преджелудочная сумка (bursa pregastrica) находится впереди желудка и окружает левую долю печени и селезенку. Ограничена: Спереди – передняя брюшная стенка Сзади – малый сальник и передняя стенка желудка Сверху – диафрагма Снизу –сообщается с нижним этажом брюшной полости и левым боковым каналом.
Преджелудочная сумка (bursa pregastrica) находится впереди желудка и окружает левую долю печени и селезенку. Ограничена: Спереди – передняя брюшная стенка Сзади – малый сальник и передняя стенка желудка Сверху – диафрагма Снизу –сообщается с нижним этажом брюшной полости и левым боковым каналом.

 Сальниковая сумка (малый брюшинный мешок), (bursa omentalis) – щелевидная полость, расположенная позади желудка и печеночно-желудочной связки.
Сальниковая сумка (малый брюшинный мешок), (bursa omentalis) – щелевидная полость, расположенная позади желудка и печеночно-желудочной связки.

 Стенки сальниковой сумки. Спереди – задняя стенка желудка и малый сальник, Сзади – листок пристеночной брюшины, покрывающий поджелудочную железу, левую почку, левый надпочечник, нижнюю полую вену. Снизу – левая часть брыжейки поперечноободочной кишки Сверху – печень
Стенки сальниковой сумки. Спереди – задняя стенка желудка и малый сальник, Сзади – листок пристеночной брюшины, покрывающий поджелудочную железу, левую почку, левый надпочечник, нижнюю полую вену. Снизу – левая часть брыжейки поперечноободочной кишки Сверху – печень


 Сальниковое отверстие может быть использовано после введения указательного пальца хирурга для пережатия печеночно-двенадцатиперстой связки с целью временной остановки кровотечения из раны. Через это отверстие может быть проведена гибкая оптико-волоконная система для осмотра стенок сальниковой сумки.
Сальниковое отверстие может быть использовано после введения указательного пальца хирурга для пережатия печеночно-двенадцатиперстой связки с целью временной остановки кровотечения из раны. Через это отверстие может быть проведена гибкая оптико-волоконная система для осмотра стенок сальниковой сумки.
 Обычно сальниковое отверстие свободно пропускает 1- 3 поперечных пальца. Иногда вследствие воспалительных процессов оно полностью закрывается, что ведет к изоляции сальниковой сумки. Это обстоятельство необходимо учитывать при прободных язвах, локализующихся на задней стенке желудка, так как скопление излившегося через перфорационное отверстие содержимого желудка при этом будет локализоваться только в сальниковой сумке.
Обычно сальниковое отверстие свободно пропускает 1- 3 поперечных пальца. Иногда вследствие воспалительных процессов оно полностью закрывается, что ведет к изоляции сальниковой сумки. Это обстоятельство необходимо учитывать при прободных язвах, локализующихся на задней стенке желудка, так как скопление излившегося через перфорационное отверстие содержимого желудка при этом будет локализоваться только в сальниковой сумке.
 К полости сальниковой сумки относится также щелевидное пространство, заключенное между листками большого сальника (полость большого сальника). большого сальника Оно существует у новорожденных, у взрослых же обычно вследствие склеивания листков большого сальника, исчезает, сохраняясь лишь в его левом отделе.
К полости сальниковой сумки относится также щелевидное пространство, заключенное между листками большого сальника (полость большого сальника). большого сальника Оно существует у новорожденных, у взрослых же обычно вследствие склеивания листков большого сальника, исчезает, сохраняясь лишь в его левом отделе.

 Печеночная, преджелудочная и сальниковая сумки составляют внутрибрюшинное поддиафрагмальное пространство. Внебрюшинное поддиафрагмальное пространство расположено позади печени. пространство Оба поддиафрагмальных пространства играют важную роль в хирургической патологии: здесь могут возникать поддиафрагмальные абсцессы.
Печеночная, преджелудочная и сальниковая сумки составляют внутрибрюшинное поддиафрагмальное пространство. Внебрюшинное поддиафрагмальное пространство расположено позади печени. пространство Оба поддиафрагмальных пространства играют важную роль в хирургической патологии: здесь могут возникать поддиафрагмальные абсцессы.













 Вход в желудок левее позвоночника на уровне Th 9 -11. Выход из желудка правее позвоночника на уровне Th 12 - L 1.
Вход в желудок левее позвоночника на уровне Th 9 -11. Выход из желудка правее позвоночника на уровне Th 12 - L 1.
 Передняя стенка (paries anterior) Задняя стенка (paries posterior) Ostium cardiacum – кардиальное отверстие – место впадения пищевода в желудок, рядом с ним pars cardica. Слева от нее дно(свод) желудка – fundus (fornix), которое книзу переходит в тело желудка (corpus). Левый выпуклый край – большая кривизна желудка (curvatura gastrica major) Правый вогнутый край – малая кривизна желудка (curvatura gastrica minor). Суженная правая часть желудка – пилорическая (привратник) – pars pylorica.
Передняя стенка (paries anterior) Задняя стенка (paries posterior) Ostium cardiacum – кардиальное отверстие – место впадения пищевода в желудок, рядом с ним pars cardica. Слева от нее дно(свод) желудка – fundus (fornix), которое книзу переходит в тело желудка (corpus). Левый выпуклый край – большая кривизна желудка (curvatura gastrica major) Правый вогнутый край – малая кривизна желудка (curvatura gastrica minor). Суженная правая часть желудка – пилорическая (привратник) – pars pylorica.
 Между привратником и двенадцатиперстной кишкой круговая борозда, соответствующая ostium pyloricum и сфинктеру привратника. На границе тела и привратника по малой кривизне – incisura angularis.
Между привратником и двенадцатиперстной кишкой круговая борозда, соответствующая ostium pyloricum и сфинктеру привратника. На границе тела и привратника по малой кривизне – incisura angularis.

 У печени выделяют две крупные доли – правую и левую (lobus hepatis dexter et sinister). Граница между ними на диафрагмальной поверхности – lig. falciforme, на висцеральной поверхности спереди – fissura lig. teretis, сзади – fissura lig. venosi.
У печени выделяют две крупные доли – правую и левую (lobus hepatis dexter et sinister). Граница между ними на диафрагмальной поверхности – lig. falciforme, на висцеральной поверхности спереди – fissura lig. teretis, сзади – fissura lig. venosi.
 Левая сагиттальная борозда: В fissura lig. teretis расположена круглая связка печени (lig. teres hepatis) – заросшая пупочная вена, соединяет пупок с воротами печени. В fissura lig. venosi находится lig. venosi – заросший венозный проток, который у плода соединял пупочную вену с нижней полой веной.
Левая сагиттальная борозда: В fissura lig. teretis расположена круглая связка печени (lig. teres hepatis) – заросшая пупочная вена, соединяет пупок с воротами печени. В fissura lig. venosi находится lig. venosi – заросший венозный проток, который у плода соединял пупочную вену с нижней полой веной.
 Правая сагиттальная борозда: Кпереди –ямка желчного пузыря (fossa vesicae felleae, s. biliaris). Кзади – борозда нижней полой вены (sulcus venae cavae).
Правая сагиттальная борозда: Кпереди –ямка желчного пузыря (fossa vesicae felleae, s. biliaris). Кзади – борозда нижней полой вены (sulcus venae cavae).
 Между правой и левой сагиттальными бороздами – глубокая поперечная борозда – ворота печени (porta hepatis). В ворота печени входят воротная вена, собственная печеночная артерия, нервы; выходят общий печеночный проток и лимфатические сосуды.
Между правой и левой сагиттальными бороздами – глубокая поперечная борозда – ворота печени (porta hepatis). В ворота печени входят воротная вена, собственная печеночная артерия, нервы; выходят общий печеночный проток и лимфатические сосуды.
 На висцеральной поверхности печени в пределах её правой доли выделяют: Ø Квадратную долю (lobus quadratus) Ø Хвостатую долю (lobus caudatus) м м
На висцеральной поверхности печени в пределах её правой доли выделяют: Ø Квадратную долю (lobus quadratus) Ø Хвостатую долю (lobus caudatus) м м
 На висцеральной поверхности печени имеются вдавления от соприкосновения с внутренними органами: Ø impressio gastrica Ø impressio oesophagea Ø impressio duodenalis Ø impressio renalis Ø impressio suprarenalis Ø impressio colica м м м м
На висцеральной поверхности печени имеются вдавления от соприкосновения с внутренними органами: Ø impressio gastrica Ø impressio oesophagea Ø impressio duodenalis Ø impressio renalis Ø impressio suprarenalis Ø impressio colica м м м м





 В составе печени 5 секторов и 8 сегментов. Сектор – участок печени, кровоснабжаемый ветвью воротной вены 2 -го порядка и ветвью собственной печеночной артерии 2 -го порядка. Сегмент печени – участок печени кровоснабжаемый ветвью воротной вены 3 -го порядка.
В составе печени 5 секторов и 8 сегментов. Сектор – участок печени, кровоснабжаемый ветвью воротной вены 2 -го порядка и ветвью собственной печеночной артерии 2 -го порядка. Сегмент печени – участок печени кровоснабжаемый ветвью воротной вены 3 -го порядка.

 Серозная оболочка – tunica serosa Подсерозная основа – tela subserosa Фиброзная капсула печени (глиссонова капсула) – tunica fibrosa. От неё вглубь печени отходят прослойки соединительной ткани через ворота печени и задний конец щели круглой связки, разделяющие паренхиму на дольки.
Серозная оболочка – tunica serosa Подсерозная основа – tela subserosa Фиброзная капсула печени (глиссонова капсула) – tunica fibrosa. От неё вглубь печени отходят прослойки соединительной ткани через ворота печени и задний конец щели круглой связки, разделяющие паренхиму на дольки.
 Долька печени (lobulus hepatis) – структурно-функциональная единица. Общее число долек около 500 тыс. Размер около 1 мм³.
Долька печени (lobulus hepatis) – структурно-функциональная единица. Общее число долек около 500 тыс. Размер около 1 мм³.


 Схема строения (и кровоснабжения) печеночной дольки: 1 - воротная вена; 2 - печеночная артерия; 3 - сегментная вена и артерия; 4 - междольковые вена и артерия; 5 - вокругдольковые вена и артерия; 6 - внутридольковые гемокапилляры (синусоидные сосуды); 7 - классическая печеночная долька; 8 - центральная вена; 9 - поддольковая (собирательная) вена; 10 - печеночная вена
Схема строения (и кровоснабжения) печеночной дольки: 1 - воротная вена; 2 - печеночная артерия; 3 - сегментная вена и артерия; 4 - междольковые вена и артерия; 5 - вокругдольковые вена и артерия; 6 - внутридольковые гемокапилляры (синусоидные сосуды); 7 - классическая печеночная долька; 8 - центральная вена; 9 - поддольковая (собирательная) вена; 10 - печеночная вена
 Печень, в отличие от всех других органов, получает кровь из двух источников: артериальную из собственной печеночной артерии, венозную из воротной вены. Воротная вена собирает кровь от всех непарных органов брюшной полости (желудка, кишечника, поджелудочной железы, селезенки и большого сальника).
Печень, в отличие от всех других органов, получает кровь из двух источников: артериальную из собственной печеночной артерии, венозную из воротной вены. Воротная вена собирает кровь от всех непарных органов брюшной полости (желудка, кишечника, поджелудочной железы, селезенки и большого сальника).

 Войдя в ворота печени, оба сосуда (печеночная артерия и воротная вена) распадаются на долевые, сегментарные и т. д. вплоть до междольковых вен и артерий. Эти сосуды проходят вдоль боковых поверхностей классических печеночных долек вместе с междольковым желчным протоком, образуя печеночные триады. От междольковых сосудов под прямым углом отходят вокругдольковые сосуды, окружающие дольку наподобие кольца. От вокругдольковой вены начинаются синусоидные кровеносные капилляры диаметром до 30 мкм и длиной 300 -500 мкм, которые следуют к центру дольки, где вливаются в центральную вену дольки. На пути следования к центральной вене синусоидные капилляры сливаются с артериальными капиллярами, которые отходят от вокругдольковой артерии. Выйдя из дольки, центральная вена впадает в поддольковую. Сливаясь друг с другом, поддольковые вены формируют более крупные венозные сосуды системы печеночных вен, которые впадают в нижнюю полую вену.
Войдя в ворота печени, оба сосуда (печеночная артерия и воротная вена) распадаются на долевые, сегментарные и т. д. вплоть до междольковых вен и артерий. Эти сосуды проходят вдоль боковых поверхностей классических печеночных долек вместе с междольковым желчным протоком, образуя печеночные триады. От междольковых сосудов под прямым углом отходят вокругдольковые сосуды, окружающие дольку наподобие кольца. От вокругдольковой вены начинаются синусоидные кровеносные капилляры диаметром до 30 мкм и длиной 300 -500 мкм, которые следуют к центру дольки, где вливаются в центральную вену дольки. На пути следования к центральной вене синусоидные капилляры сливаются с артериальными капиллярами, которые отходят от вокругдольковой артерии. Выйдя из дольки, центральная вена впадает в поддольковую. Сливаясь друг с другом, поддольковые вены формируют более крупные венозные сосуды системы печеночных вен, которые впадают в нижнюю полую вену.
 Схема строения (и кровоснабжения) печеночной дольки: 1 – ветвь воротной вены; 2 – ветвь печеночной артерии; 3 - сегментная вена и артерия; 4 - междольковые вена и артерия; 5 - вокругдольковые вена и артерия; 6 - внутридольковые кровеносные капилляры (синусоидные сосуды); 7 - классическая печеночная долька; 8 - центральная вена; 9 - поддольковая (собирательная) вена; 10 – ветвь печеночной вены
Схема строения (и кровоснабжения) печеночной дольки: 1 – ветвь воротной вены; 2 – ветвь печеночной артерии; 3 - сегментная вена и артерия; 4 - междольковые вена и артерия; 5 - вокругдольковые вена и артерия; 6 - внутридольковые кровеносные капилляры (синусоидные сосуды); 7 - классическая печеночная долька; 8 - центральная вена; 9 - поддольковая (собирательная) вена; 10 – ветвь печеночной вены
 Схема строения печеночной балки: 1 - междольковая вена; 2 - гепатоцит; 3 - печеночная балка; 4 - синусоидный сосуд; 5 - вокругсинусоидное пространство (пространство Диссе); 6 - центральная вена; 7 - вокругсинусоидный липоцит; 8 - желчный капилляр; 9 - звездчатый макрофагоцит; 10 - эндотелиальная клетка; 11 - междольковый желчный проток; 12 - междольковая артерия
Схема строения печеночной балки: 1 - междольковая вена; 2 - гепатоцит; 3 - печеночная балка; 4 - синусоидный сосуд; 5 - вокругсинусоидное пространство (пространство Диссе); 6 - центральная вена; 7 - вокругсинусоидный липоцит; 8 - желчный капилляр; 9 - звездчатый макрофагоцит; 10 - эндотелиальная клетка; 11 - междольковый желчный проток; 12 - междольковая артерия
 Долька построена из радиарно сходящихся от периферии к центру печеночных балок. Каждая балка состоит из двух рядов печеночных клеток – гепатоцитов. Между двумя рядами клеток в пределах печеночной балки находятся начальные отделы желчевыводящих путей – желчный проточек. Между балками располагаются синусоидные капилляры (синусоиды), которые сходятся от периферии дольки к её центральной вене (v. centralis). Между дольками имеется небольшое количество соединительной ткани, в толще которой расположены междольковые желчные протоки, артерии и вены. Междольковые проток, артерия и вена находятся рядом, образуя так называемую печеночную триаду. Гепатоциты секретируют в двух направлениях: в желчные проточки – желчь, в синусоиды – глюкозу, мочевину, жиры, витамины. Между гепатоцитами и синусоидами происходит двухсторонний обмен веществ.
Долька построена из радиарно сходящихся от периферии к центру печеночных балок. Каждая балка состоит из двух рядов печеночных клеток – гепатоцитов. Между двумя рядами клеток в пределах печеночной балки находятся начальные отделы желчевыводящих путей – желчный проточек. Между балками располагаются синусоидные капилляры (синусоиды), которые сходятся от периферии дольки к её центральной вене (v. centralis). Между дольками имеется небольшое количество соединительной ткани, в толще которой расположены междольковые желчные протоки, артерии и вены. Междольковые проток, артерия и вена находятся рядом, образуя так называемую печеночную триаду. Гепатоциты секретируют в двух направлениях: в желчные проточки – желчь, в синусоиды – глюкозу, мочевину, жиры, витамины. Между гепатоцитами и синусоидами происходит двухсторонний обмен веществ.
 Желчные проточки не имеют собственных стенок, начинаются слепо вблизи центральной вены и идут к периферии дольки, где открываются в междольковые (вокругдольковые) желчные проточки. Междольковые желчные проточки соединяются друг с другом, увеличиваются в диаметре, образуют правый и левый печеночные протоки (ductus hepaticus dexter et sinister).
Желчные проточки не имеют собственных стенок, начинаются слепо вблизи центральной вены и идут к периферии дольки, где открываются в междольковые (вокругдольковые) желчные проточки. Междольковые желчные проточки соединяются друг с другом, увеличиваются в диаметре, образуют правый и левый печеночные протоки (ductus hepaticus dexter et sinister).
 Правый и левый печеночные протоки (ductus hepaticus dexter et sinister) в воротах печени соединяются в общий печеночный проток (ductus hepaticus communis), который между листками lig. hepatoduodenale соединяется с пузырным протокам (ductus cysticus) и образует общий желчный проток (ductus choledochus).
Правый и левый печеночные протоки (ductus hepaticus dexter et sinister) в воротах печени соединяются в общий печеночный проток (ductus hepaticus communis), который между листками lig. hepatoduodenale соединяется с пузырным протокам (ductus cysticus) и образует общий желчный проток (ductus choledochus).

 Желчный пузырь (vesica biliaris, s. vesica fellea) имеет грушевидную форму, в нем накапливается и концентрируется желчь. Расположен в правом подреберье. Его верхняя поверхность прилежит к ямке желчного пузыря на висцеральной поверхности печени. Свободная нижняя поверхность покрыта брюшиной, обращена в брюшинную полость.
Желчный пузырь (vesica biliaris, s. vesica fellea) имеет грушевидную форму, в нем накапливается и концентрируется желчь. Расположен в правом подреберье. Его верхняя поверхность прилежит к ямке желчного пузыря на висцеральной поверхности печени. Свободная нижняя поверхность покрыта брюшиной, обращена в брюшинную полость.
 У желчного пузыря выделяют 3 отдела: 1. Дно (fundus vesicae biliaris) 2. Тело (corpus vesicae biliaris) 3. Шейку (collum vesicae biliaris). От шейки начинается ductus cysticus. Cтенка желчного пузыря образован 4 слоями: 1. Слизистая оболочка выстлана однослойным цилиндрическим эпителием. 2. Подслизистая основа тонкая. 3. Мышечная оболочка образована одним циркулярным слоем гладких миоцитов. 4. Серозная оболочка (брюшина) покрывает желчный пузырь снизу и с боков. Поверхность желчного, обращенная к печени, покрыта адвентицией.
У желчного пузыря выделяют 3 отдела: 1. Дно (fundus vesicae biliaris) 2. Тело (corpus vesicae biliaris) 3. Шейку (collum vesicae biliaris). От шейки начинается ductus cysticus. Cтенка желчного пузыря образован 4 слоями: 1. Слизистая оболочка выстлана однослойным цилиндрическим эпителием. 2. Подслизистая основа тонкая. 3. Мышечная оболочка образована одним циркулярным слоем гладких миоцитов. 4. Серозная оболочка (брюшина) покрывает желчный пузырь снизу и с боков. Поверхность желчного, обращенная к печени, покрыта адвентицией.

 В стенке 12 пк холедох соединяется с протоком поджелудочной железы и вместе с ним образует печеночно-поджелудочную ампулу (ampulla hepatopancreatica). Ампула открывается в 12 пк на верхушке её большого сосочка. В стенках устья ампулы имеется сфинктер Одди или m. sphincter ampullae hepatopancreaticae.
В стенке 12 пк холедох соединяется с протоком поджелудочной железы и вместе с ним образует печеночно-поджелудочную ампулу (ampulla hepatopancreatica). Ампула открывается в 12 пк на верхушке её большого сосочка. В стенках устья ампулы имеется сфинктер Одди или m. sphincter ampullae hepatopancreaticae.
 В период между процессами переваривания пищи сфинктер Одди закрыт, желчь скапливается в желчном пузыре. Во время процесса переваривания сфинктер Одди открывается и желчь поступает в 12 пк.
В период между процессами переваривания пищи сфинктер Одди закрыт, желчь скапливается в желчном пузыре. Во время процесса переваривания сфинктер Одди открывается и желчь поступает в 12 пк.
 Располагается на уровне I-II поясничных позвонков. Позади поджелудочной железы – позвоночник, аорта, нижняя полая и левая печеночная вены. Спереди от железы располагается желудок.
Располагается на уровне I-II поясничных позвонков. Позади поджелудочной железы – позвоночник, аорта, нижняя полая и левая печеночная вены. Спереди от железы располагается желудок.
 У поджелудочной железы выделяют: 1. Головку (caput pancreatis) 2. Тело (corpus pancreatis) 3. Хвост (cauda pancreatis) соприкасается с селезенкой, ниже её ворот.
У поджелудочной железы выделяют: 1. Головку (caput pancreatis) 2. Тело (corpus pancreatis) 3. Хвост (cauda pancreatis) соприкасается с селезенкой, ниже её ворот.
 Сaput pancreatis. Сверху, справа и снизу охвачена 12 пк. На границе между головкой и телом имеется глубокая вырезка (incisura pancreatis), в которой проходят верхние брыжеечные артерия и вена.
Сaput pancreatis. Сверху, справа и снизу охвачена 12 пк. На границе между головкой и телом имеется глубокая вырезка (incisura pancreatis), в которой проходят верхние брыжеечные артерия и вена.



 Выводной проток (главный) поджелудочной железы (ductus pancreaticus, вирсунгов проток) идет в толще железы, ближе к задней поверхности. Проток начинается в области хвоста, проходит через тело и головку, принимает по ходу мелкие междольковые выводные протоки. Главный проток впадает в просвет нисходящей части 12 пк, открывается на её большом сосочке. Стенка конечного отдела протока имеет сфинктер.
Выводной проток (главный) поджелудочной железы (ductus pancreaticus, вирсунгов проток) идет в толще железы, ближе к задней поверхности. Проток начинается в области хвоста, проходит через тело и головку, принимает по ходу мелкие междольковые выводные протоки. Главный проток впадает в просвет нисходящей части 12 пк, открывается на её большом сосочке. Стенка конечного отдела протока имеет сфинктер.
 Добавочный проток поджелудочной железы (ductus pancreaticus accesorius, санториниев проток) формируется в области головки железы. Открывается в просвет 12 пк на её малом сосочке.
Добавочный проток поджелудочной железы (ductus pancreaticus accesorius, санториниев проток) формируется в области головки железы. Открывается в просвет 12 пк на её малом сосочке.
Брюшина (peritoneum) покрывает стенки брюшной полости и внутренние органы; общая поверхность ее около 2 м 2 . В целом брюшина состоит из париетальной (peritoneum parietale) и висцеральной (peritoneum viscerale). Париетальная брюшина выстилает брюшные стенки, висцеральная - внутренности (рис. 275). Оба листка, соприкасаясь друг с другом, как бы скользят один об другой. Этому способствуют мышцы брюшных стенок и положительное давление в кишечной трубке. В щели между листками содержится тонкий слой серозной жидкости, которая увлажняет поверхность брюшины, облегчая смещение внутренних органов. При переходе париетальной брюшины в висцеральную образуются брыжейки, связки и складки.
Под брюшиной почти везде залегает слой подбрюшинной клетчатки (tela subserosa), состоящей из рыхлой и жировой ткани. Толщина подбрюшинной клетчатки в различных участках брюшной полости выражена в неодинаковой степени. На передней брюшной стенке имеется значительный ее слой, но особенно хорошо клетчатка развита вокруг мочевого пузыря и ниже пупочной ямки. Это обусловлено тем, что при растяжении мочевого пузыря его верхушка и тело выходят из-за симфиза, проникая между f. transversalis и париетальной брюшиной. Подбрюшинная клетчатка малого таза и задней брюшной стенки представлена толстым слоем, а на диафрагме этот слой отсутствует. Подбрюшинная клетчатка хорошо развита в брыжейке и сальнике брюшины. Висцеральная брюшина чаще всего сращена с органами и подбрюшинная клетчатка совершенно отсутствует (печень, тонкий кишечник) или развита умеренно (желудок, толстая кишка и др.).
Брюшина формирует замкнутый мешок, поэтому часть органов оказывается лежащей снаружи брюшины и покрыта ею только с одной стороны.
275. Расположение висцерального (зеленая линия) и париетального (красная линия) листков брюшины на сагиттальном разрезе женщины.
1 - pulmo: 2 - phrenicus; 3 - lig. coronarium hepatis; 4 - recessus superior omentalis; 5 - lig. hepatogastricum; 6 - for. epiploicum; 7 - pancreas; 8 - radix mesenterii; 9-duadenum; 10 - jejunum; 11 - colon sigmoideum; 12 - corpus uteri; 13 - rectum; 14 - excavatio rectouterina; 15 - anus; 16 - vagina; 17 - urethra; 18 - vesica urinaria; 19 - excavatio vesicouterina; 20 - peritoneum parietalis; 21 - omentum majus; 22 - colon transversum; 23 - mesocolon; 24 - bursa omentalis; 25 - ventriculus; 26 - hepar.
Подобное положение органов называется экстраперитонеальным. Экстраперитонеальное положение занимают двенадцатиперстная кишка, за исключением ее начальной части, поджелудочная железа, почки, мочеточники, предстательная железа, влагалище, нижний отдел прямой кишки. Если орган покрыт с трех сторон, это называется мезоперитонеальным положением. К таким органам относятся печень, восходящая и нисходящая части толстой кишки, средняя часть прямой кишки, мочевой пузырь. Некоторые органы покрыты брюшиной со всех сторон, т. е. лежат интраперитонеально. Такое положение имеют желудок, тощая и подвздошная кишка, червеобразный отросток, слепая, поперечная ободочная, сигмовидная и начало прямой кишки, матка и маточные трубы, селезенка.
Топография париетальной и висцеральной брюшины хорошо видна на сагиттальном разрезе туловища. Условно единая брюшинная полость разделяется на три этажа: верхний, средний и нижний (рис. 276).

276. Топография брюшины верхнего, среднего и нижнего этажей брюшинной полости.
1 - lobus hepatis sinister; 2 - ventriculus; 3 - pancreas; 4 - lien; 5 - bursa omentalis; 6 - mesocolon transversum; 7 - flexura duodenojejunalis; 8 - colon transversum; 9 - ren sinister; 10 - radix mesenteric 11 - aorta; 12 - colon descendens; 13 - mesocolon sigmoideum; 14 - colon sigmoideum; 15 - vesica urinaria; 16 - rectum; 17 - appendix vermiformis; 18 - cecum; 19 - colon ascendens; 20 - duodenum; 21 - flexura coli dextra; 22 - pylorus; 23 - for. epiploicum; 24 - lig. hepatoduodenale; 25 - lig. hepatogastricum.
Верхний этаж ограничен сверху диафрагмой и снизу брыжейкой поперечной ободочной кишки. В нем расположены печень, желудок, селезенка, двенадцатиперстная кишка, поджелудочная железа. Париетальная брюшина с передней и задней стенок продолжается на диафрагму, откуда переходит на печень в виде связок - ligg. coronarium hepatis, falciforme hepatis, triangulare dextrum et sinistrum (см. Связки печени). Печень, за исключением заднего ее края, покрыта висцеральной брюшиной; ее задний и передний листки встречаются у ворот печени, где между ним проходят ductus choledochus, v. portae, a. hepatica propria. Двойной листок брюшины соединяет печень с почкой, желудком и двенадцатиперстной кишкой в виде связок - ligg. phrenicogastricum, hepatogastricum, hepatoduodenale, hepatorenale. Первые три связки формируют малый сальник (omentum minus). Листки брюшины малого сальника в области малой кривизны желудка расходятся, покрывая ее переднюю и заднюю стенки. На большой кривизне желудка они вновь соединяются в двухслойную пластинку, свисающую свободно в брюшной полости в виде складки на расстоянии 20-25 см от большой кривизны у взрослого человека. Эта двухслойная пластинка брюшины поворачивает вверх и достигает задней брюшной стенки, где и прирастает на уровне II поясничного позвонка.
Четырехслойная складка брюшины, свисающая впереди тонкого кишечника, называется большим сальником (omentum majus). У детей листки брюшины большого сальника хорошо выражены.
Двухслойная брюшина на уровне II поясничного позвонка расходится в двух направлениях: один листок выстилает заднюю брюшную стенку выше II поясничного позвонка, покрывая поджелудочную железу и часть двенадцатиперстной кишки, и представляет париетальный листок сальниковой сумки. Второй листок брюшины от задней брюшной стенки опускается вниз к поперечной ободочной кишке, окружая ее со всех сторон, и вновь возвращается к задней брюшной стенке на уровне II поясничного позвонка. В результате слияния 4 листков брюшины (двух - большого сальника и двух - поперечной ободочной кишки) формируется брыжейка поперечной ободочной кишки (mesocolon), которая и составляет нижнюю границу верхнего этажа брюшинной полости.
В верхнем этаже брюшинной полости между органами находятся ограниченные пространства и сумки. Правое поддиафрагмальное пространство называется печеночной сумкой (bursa hepatica dextra) и представляет узкую щель между правой долей печени и диафрагмой. Внизу она сообщается с правым боковым каналом, который образован восходящей кишкой и брюшной стенкой. Вверху сумка ограничена венечной и серповидной связками.
Левая поддиафрагмальная сумка (bursa hepatica sinistra) меньше, чем правая.
Сальниковая сумка (bursa omentalis) представляет объемную полость, вмещающую 3-4 л, и в значительной степени изолирована от брюшинной полости. Сумка ограничена спереди малым сальником и желудком, желудочно-ободочной связкой, снизу - брыжейкой поперечной ободочной кишки, сзади - париетальной брюшиной, сверху - диафрагмально-желудочной связкой. Сальниковая сумка сообщается с брюшинной полостью сальниковым отверстием (for. epiploicum), ограниченным спереди lig. hepatoduodenale, сверху - печенью, сзади - lig. hepatorenale, снизу - lig. duodenorenale.
Средний этаж брюшинной полости располагается между брыжейкой поперечной ободочной кишки и входом в малый таз. В нем размещается тонкая кишка и часть толстой кишки.
Ниже брыжейки поперечной ободочной кишки листок брюшины от тонкой кишки переходит на заднюю брюшную стенку и подвешивает петли тощей и подвздошной кишки, образуя брыжейку (mesenterium). Корень брыжейки имеет длину 18-22 см, прикрепляясь к задней брюшной стенке на уровне II поясничного позвонка слева. Следуя слева направо и сверху вниз, последовательно пересекая аорту, нижнюю полую вену, правый мочеточник, он заканчивается справа на уровне подвздошно-крестцового сочленения. В брыжейку проникают кровеносные сосуды и нервы. Корень брыжейки разделяет средний этаж брюшной полости на правый и левый брыжеечные синусы.
Правая брыжеечная пазуха (sinus mesentericus dexter) располагается справа от корня брыжейки; медиально и снизу ограничена брыжейкой тонкой кишки, сверху - брыжейкой поперечной ободочной кишки, справа- восходящей ободочной кишкой. Париетальная брюшина, выстилающая эту пазуху, прирастает к задней брюшной стенке; за ним лежат правые почка, мочеточник, кровеносные сосуды для слепой и восходящей части толстой кишки.
Левая брыжеечная пазуха (sinus mesentericus sinister) несколько длиннее правой. Ее границы: сверху - брыжейка поперечной ободочной кишки (уровень II поясничного позвонка), латерально - нисходящая часть толстой кишки и брыжейка сигмовидной кишки, медиально - брыжейка тонкой кишки. Нижней границы левая пазуха не имеет и продолжается в полость малого таза. Под париетальной брюшиной проходят аорта, вены и артерии к прямой, сигмовидной и нисходящей части толстой кишки; там же располагаются левый мочеточник и нижний полюс почки.
В среднем этаже брюшинной полости различают правый и левый боковые каналы.
Правый боковой канал (canalis lateralis dexter) представляет узкую щель, которая ограничена боковой стенкой живота и восходящей частью ободочной кишки. Сверху канал продолжается в печеночную сумку (bursa hepatica), а снизу через подвздошную ямку сообщается с нижним этажом брюшинной полости (полость малого таза).
Левый боковой канал (canalis lateralis sinister) располагается между боковой стенкой и нисходящим отделом ободочной кишки. Вверху его ограничивает диафрагмально-ободочно-кишечная связка (lig. phrenicocolicum dextrum), снизу канал открывается в подвздошную ямку.
В среднем этаже брюшинной полости имеются многочисленные углубления, образованные складками брюшины и органами. Наиболее глубокие из них располагаются около начала тощей кишки, конечной части подвздошной кишки, слепой кишки и в брыжейке сигмовидной кишки. Здесь мы описываем только те карманы, которые встречаются постоянно и четко выражены.
Двенадцатиперстно-тощее углубление (recessus duodenojejunalis) ограничено брюшинной складкой корня брыжейки ободочной кишки и flexura duodenojejunalis. Глубина углубления колеблется от 1 до 4 см. Характерным является то, что в складке брюшины, ограничивающей это углубление, содержатся гладкие мышечные пучки.
Верхнее илеоцекальное углубление (recessus ileocecalis superior) находится в верхнем углу, образованном слепой кишкой и конечным отделом тощей кишки. Это углубление заметно выражено в 75% случаев.
Нижнее илеоцекальное углубление (recessus ileocecalis inferior) располагается в нижнем углу между тощей и слепой кишкой. С латеральной стороны его также ограничивает червеобразный отросток вместе с его брыжейкой. Глубина углубления 3-8 см.
Позадислепокишечное углубление (recessus retrocecalis) непостоянное, образуется за счет складок при переходе париетальной брюшины в висцеральную и располагается позади слепой кишки. Глубина углубления колеблется от 1 до 11 см, что зависит от длины слепой кишки.
Межсигмовидное углубление (recessus intersigmoideus) располагается в брыжейке сигмовидной кишки слева (рис. 277, 278).

277. Карманы брюшины (по Е. И. Зайцеву).
1 - flexura duodenojejunalis.

278. Карманы брыжейки сигмовидной кишки (по Е. И. Зайцеву).
Нижний этаж брюшинной полости локализуется в малом тазу, где образуются складки и углубления брюшины. Висцеральная брюшина, покрывающая сигмовидную кишку, продолжается на прямую кишку и покрывает ее верхнюю часть интраперитонеально, среднюю часть - мезоперитонеально, а затем перекидывается у женщин на задний свод влагалища и заднюю стенку матки. У мужчин брюшина с прямой кишки переходит на семенные пузырьки и заднюю стенку мочевого пузыря. Таким образом, нижняя часть прямой кишки длиной 6-8 см оказывается лежащей вне брюшинного мешка.
У мужчин между прямой кишкой и мочевым пузырем образуется глубокая впадина (excavatio rectovesicalis) (рис. 279). У женщин, ввиду того что между этими органами вклинивается матка с трубами, формируются два углубления: прямокишечно-маточное (excavatio rectouterina) - более глубокое, по бокам ограниченное прямокишечно-маточной складкой (plica rectouterina), и пузырно-маточное (excavatio vesicouterina), располагающееся между мочевым пузырем и маткой (рис. 280). Брюшина передней и задней поверхностей стенок матки на ее боках соединяется в широкие маточные связки (ligg. lata uteri), которые на боковой поверхности малого таза продолжаются в париетальную брюшину. В верхнем крае каждой широкой маточной связки залегает маточная трубка; к ней прикрепляется яичник и между ее листками проходит круглая связка матки.

279. Отношение брюшины малого таза на сагиттальном распиле у мужчины (схема).
1 - excavatio rectovesicalis; 2 - rectum; 3 - vesica urinaria; 4 - prostata; 5 - m. sphincter ani externus; 6 - urethra.

280. Отношение брюшины малого таза на сагиттальном распиле у женщины (схема).
1 - peritoneum parietale; 2 - rectum; 3 - uterus; 4 - excavatio rectouterina; 5 - vesica urinaria; 6 - vagina; 7 - urethra; 8 - excavatio vesicouterina; 9 - tuba uterina; 10 - ovarium; 11 - lig. suspensorium ovarii.
Брюшина боковых стенок таза непосредственно соединена с брюшиной задней и передней стенок. В паховой области брюшина покрывает ряд образований, формируя складки и ямки. По средней линии на передней стенке брюшины имеется срединная пупочная складка (plica umbilicalis mediana), покрывающая одноименную связку мочевого пузыря. По бокам мочевого пузыря располагаются пупочные артерии (аа. umbilicales), прикрытые медиальными пупочными складками (plicae umbilicales mediales). Между срединной и медиальными складками имеются надпузырные ямки (fossae supravesicales), которые лучше выражены при опорожненном мочевом пузыре. Латеральнее на 1 см от plica umbilicalis medialis находится боковая пупочная складка (plica umbilicalis lateralis), которая возникла в результате прохождения а. и. v. epigastricae inferiores. Латеральнее plica umbilicalis lateralis формируется латеральная паховая ямка (fossa inguinalis lateralis), которая соответствует внутреннему отверстию пахового канала. Брюшина между plica umbilicalis medialis и plica umbilicalis lateralis покрывает медиальную паховую ямку (fossa inguinalis medialis).
Полость брюшины поперечной ободочной кишкой и её брыжейкой делится на два этажа:
Верхний этаж – расположен выше поперечной ободочной кишки и её брыжейки. Содержимое: печень, селезёнка, же- лудок, частично двенадцатиперстная кишка; правая и левая печёночные, подпечёночная, преджелудочная и сальнико- вая сумки.
Нижний этаж – расположен ниже поперечной ободочной кишки и её брыжейки. Содержимое: петли тощей и под- вздошной кишок; слепая кишка и червеобразный отросток; ободочная кишка; боковые каналы и брыжеечные синусы.
Корень брыжейки поперечной ободочной кишки идет справа налево от правойпочки, несколько ниже ее середины, к середине левой. На своем пути он пересекает: серединунисхо- дящей части двенадцатиперстной кишки; головку поджелудоч- ной железы и идет по верхнему краю тела железы.
Сумки верхнего этажа брюшной полости
Правая печёночная сумка располагается между диафраг- мой и правой долей печени и ограничена сзади правой венечной
связкой печени, слева– серповидной связкой, а справа и снизу открывается вподпечёночную сумку и правый боковой канал.
Левая печёночная сумка лежит между диафрагмой и левой долей печени и ограничена сзади левой венечной связкой пече- ни, справа– серповидной связкой, слева– левой треугольной связкой печени, а спереди сообщается с преджелудочной сум- кой.
Преджелудочная сумка располагается между желудком и левой долей печени и ограничена спереди нижней поверхно- стью левой доли печени, сзади– малымсальником и передней стенкой желудка, сверху– воротами печени и сообщается сподпеченочной сумкой и нижним этажом брюшной полости че- рез предсальниковую щель.
Подпечёночная сумка ограничена спереди и сверху ниж- ней поверхностью правой доли печени, снизу– поперечной ободочной кишкой и её брыжейкой, слева– воротами печени и справа открывается в правый боковой канал.
Сальниковая сумка образует замкнутый карманпозади желудка и состоит из преддверия ижелудочно-поджелудочного мешка.
Преддверие сальниковой сумки ограничено сверху хвоста- той долей печени, спереди– малым сальником, снизу– двена- дцатиперстной кишкой, сзади– пристеночнойчастью брюшины, лежащей на аорте и нижней полой вене.
Сальниковое отверстие ограничено спередипеченочно- двенадцатиперстной связкой, в которойзаложены печеночная артерия, общий желчный проток и воротная вена, снизу– две- надцатиперстно-почечной связкой, сзади– печеночно-почечной связкой, сверху– хвостатой долей печени.
Желудочно-поджелудочный мешок ограничен спереди зад- ней поверхностью малого сальника, задней поверхностью желуд- ка и задней поверхностью желудочно-ободочной связки, сзади– париетальной брюшиной, выстилающей поджелудочную железу, аорту и нижнюю полую вену, сверху– хвостатой долей печени, снизу– брыжейкой поперечно-ободочной кишки, слева– желу- дочно-селезёночной и почечно-селезёночной связками.
Топографическая анатомия желудка
Голотопия: левое подреберье, собственно надчревная об- ласть.
Скелетотопия:
кардиальное отверстие – слева от Th XI (позади хряща VII
дно – Th X (V ребро по левой среднеключичной линии);
привратник – L1 (VIII правое ребро по срединной линии).
Синтопия: вверху– диафрагма и левая доля печени, сзади и слева– поджелудочнаяжелеза, леваяпочка, надпочечник и селезенка, спереди– брюшная стенка, внизу– поперечная обо- дочная кишка и ее брыжейка.
1. Верхний этаж полости брюшины распадается на три сумки: bursa hepatica, bursa pregastrica и bursa omentalis. Bursa hepatica охватывает правую долю печени и отделяется от bursa pregastrica посредством lig. falciforme hepatis ; сзади она ограничена lig. coronarium hepatis. В глубине bursa hepatica, под печенью, прощупывается верхний конец правой почки с надпочечником. Bursa pregastrica охватывает левую долю печени, переднюю поверхность желудка и селезенку; по заднему краю левой доли печени проходит левая часть венечной связки; селезенка со всех сторон покрыта брюшиной, и только в области ворот ее брюшина переходит с селезенки на желудок, образуя lig. gastrolienale , и на диафрагму - lig. phrenicolienale .
Bursa omentalis, сальниковая сумка,
представляет собой часть общей полости брюшины, лежащую позади желудка и малого сальника. В состав малого сальника, omentum minus, входят, как было указано, две связки брюшины: lig. hepatogastricum , идущая от висцеральной поверхности и ворот печени к малой кривизне желудка, и lig. hepatoduodenale , соединяющая ворота печени с pars superior duodeni. Между листками lig. hepatoduodenale проходят общий желчный проток (справа), общая печеночная артерия (слева) и воротная вена (кзади и между этими образованиями), а также лимфатические сосуды, узлы и нервы.Полость сальниковой сумки сообщается с общей полостью брюшины только посредством сравнительно узкого foramen epipldicum. Foramen epiploicum ограничено сверху хвостатой долей печени, спереди - свободным краем lig. hepatoduodenale, снизу - верхней частью двенадцатиперстной кишки, сзади - листком брюшины, покрывающим проходящую здесь нижнюю полую вену, а более кнаружи - связкой, переходящей с заднего края печени на правую почку, lig. hepatorenale . Часть сальниковой сумки, непосредственно примыкающая к сальниковому отверстию и располагающаяся позади lig. hepatoduodenale, носит название преддверия - vestibulum bursae omentalis; сверху оно ограничено хвостатой долей печени, а снизу - duodenum и головкой pancreas.
Верхней стенкой сальниковой сумки служит нижняя поверхность хвостатой доли печени, причем processus papillaris висит в самой сумке. Париетальный листок брюшины, образующий заднюю стенку сальниковой сумки, покрывает расположенные здесь аорту, нижнюю полую вену, поджелудочную железу, левую почку и надпочечник. По переднему краю pancreas париетальный листок брюшины отходит от pancreas и продолжается вперед и вниз в качестве переднего листка mesocolon transversum или, точнее, задней пластинки большого сальника, сращенной с mesocolon transversum, образуя нижнюю стенку сальниковой сумки.

Левую стенку сальниковой сумки составляют связки селезенки: желудочно-селезеночная, lig. gastrolienale, и диафрагмально-селезепочиая, lig. phrenicosplenicum .
Большой сальник, omentum majus,
в виде фартука свисает вниз от colon transversum, прикрывая на большем или меньшем протяжении петли тонкой кишки; название свое получил от наличия в нем жира. Он состоит из 4 листков брюшины, сращенных в виде пластинок.Передней пластинкой большого сальника служат два листка брюшины, отходящие вниз от большой кривизны желудка и проходящие впереди colon transversum, с которой они срастаются, причем переход брюшины с желудка на colon transversum носит название lig. gastrocolicum.
Указанные два листка сальника могут опускаться впереди петель тонкой кишки почти до уровня лобковых костей, затем они загибаются в заднюю пластинку сальника, так что вся толща большого сальника состоит из четырех листков; с петлями тонких кишок листки сальника нормально не срастаются. Между листками передней пластинки сальника и листками задней имеется щелевидная полость, сообщающаяся вверху с полостью сальниковой сумки, но у взрослого листки обычно срастаются друг с другом, так что полость большого сальника на большом протяжении облитерируется.
По большой кривизне желудка полость иногда и у взрослого на большем или меньшем протяжении продолжается между листками большого сальника.
В толще большого сальника располагаются лимфатические узлы, nodi lymphatici omentales, отводящие лимфу от большого сальника и поперечной ободочной кишки.
Учебное видео анатомия этажей, каналов, сумок, карманов брюшины и сальникового отверстия
ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ВЕРХНЕГО ЭТАЖА БРЮШНОЙ ПОЛОСТИ
Полость живота – пространство, выстланное изнутри внут-рибрюшной фасцией.
Границы : сверху–диафрагма,снизу–пограничная линия,спереди – переднебоковая стенка, сзади – задняя стенка живота.
Отделы :
брюшная (брюшинная) полость – пространство, ограни-ченное париетальным листком брюшины;
забрюшинное пространство – пространство, находящееся между париетальной брюшиной и внутрибрюшной фасци-ей, выстилающей изнутри заднюю стенку живота.
Брюшина
Брюшина – серозная оболочка, изнутри выстилающая стен-ки живота и покрывающая большинство его органов. Отделы :
Париетальная (пристеночная ) брюшина – выстилает стенки живота.
Висцеральная брюшина – покрывает органы брюшной по-лости.
Варианты покрытия органов брюшиной:
интраперитонеальное – со всех сторон; мезоперитонеальное – с трёх сторон (одна сторона не
покрыта); экстраперитонеальное – с одной стороны.
Свойства брюшины : влажность, гладкость, блеск, эла-стичность, бактерицидность, склеиваемость.
Функции брюшины : фиксирующая, защитная, выдели-тельная, всасывающая, рецепторная, проводниковая, депони-рующая (кровь).
Ход брюшины
С передней брюшной стенки брюшина переходит на ниж-нюю вогнутую поверхность диафрагмы, далее – на верхнюю по-
верхность печени и образует две связки: одну в сагиттальной плоскости – серповидную, вторую во фронтальной плоскости – коронарную связки печени. С верхней поверхности печени брюшина переходит на нижнюю ее поверхность и, подойдя к воротам печени, встречается с листком брюшины, который идет к печени с задней брюшной стенки. Оба листка идут к малой кривизне желудка и верхней части двенадцатиперстной кишки, образуя малый сальник. Покрывая желудок со всех сторон, ли-стки брюшины с большой его кривизны спускаются вниз и, за-ворачиваясь, возвращаются и подходят впереди поперечно-ободочной кишки к телу поджелудочной железы, образуя боль-шой сальник. В области тела поджелудочной железы один лис-ток поднимается вверх, образуя заднюю стенку брюшной по-лости. Второй листок идет к поперечно- ободочной кишке, по-крывает ее со всех сторон, возвращается назад, формируя бры-жейку кишки. Затем листок спускается вниз, покрывает тонкую кишку со всех сторон, формирует ее брыжейку и брыжейку сигмовидной кишки и спускается в полость малого таза.
Этажи брюшной полости
Полость брюшины поперечной ободочной кишкой и её брыжейкой делится на два этажа:
Верхний этаж – расположен выше поперечной ободочной кишки и её брыжейки. Содержимое: печень, селезёнка, же-лудок, частично двенадцатиперстная кишка; правая и левая печёночные, подпечёночная, преджелудочная и сальнико-вая сумки.
Нижний этаж – расположен ниже поперечной ободочной кишки и её брыжейки. Содержимое: петли тощей и под-вздошной кишок; слепая кишка и червеобразный отросток;
ободочная кишка; боковые каналы и брыжеечные синусы. Корень брыжейки поперечной ободочной кишки идет справа налево от правой почки, несколько ниже ее середины, к середине левой. На своем пути он пересекает: середину нисхо-дящей части двенадцатиперстной кишки; головку поджелудоч-
ной железы и идет по верхнему краю тела железы.
Сумки верхнего этажа брюшной полости
Правая печёночная сумка располагается между диафраг-мой и правой долей печени и ограничена сзади правой венечной
связкой печени, слева – серповидной связкой, а справа и снизу открывается в подпечёночную сумку и правый боковой канал.
Левая печёночная сумка лежит между диафрагмой и левой долей печени и ограничена сзади левой венечной связкой пече-ни, справа – серповидной связкой, слева – левой треугольной связкой печени, а спереди сообщается с преджелудочной сум-кой.
Преджелудочная сумка располагается между желудком и левой долей печени и ограничена спереди нижней поверхно-стью левой доли печени, сзади – малым сальником и передней стенкой желудка, сверху – воротами печени и сообщается с подпеченочной сумкой и нижним этажом брюшной полости че-рез предсальниковую щель.
Подпечёночная сумка ограничена спереди и сверху ниж-ней поверхностью правой доли печени, снизу – поперечной ободочной кишкой и её брыжейкой, слева – воротами печени и справа открывается в правый боковой канал.
Сальниковая сумка образует замкнутый карман позади желудка и состоит из преддверия и желудочно-поджелудочного мешка.
Преддверие сальниковой сумки ограничено сверху хвоста-
той долей печени, спереди – малым сальником, снизу – двена-дцатиперстной кишкой, сзади – пристеночной частью брюшины, лежащей на аорте и нижней полой вене.
Сальниковое отверстие ограничено спереди печеночно-двенадцатиперстной связкой, в которой заложены печеночная артерия, общий желчный проток и воротная вена, снизу – две-надцатиперстно -почечной связкой, сзади – печеночно-почечной связкой, сверху – хвостатой долей печени.
Желудочно - поджелудочный мешок ограничен спереди зад-
ней поверхностью малого сальника, задней поверхностью желуд-ка и задней поверхностью желудочно-ободочной связки, сзади – париетальной брюшиной, выстилающей поджелудочную железу, аорту и нижнюю полую вену, сверху – хвостатой долей печени, снизу – брыжейкой поперечно-ободочной кишки, слева – желу-дочно-селезёночной и почечно-селезёночной связками.
Топографическая анатомия желудка Голотопия : левое подреберье,собственно надчревная об-
Скелетотопия :
кардиальное отверстие – слева от Th XI (позади хряща VII ребра);
дно – Th X (V ребро по левой среднеключичной линии); привратник – L1 (VIII правое ребро по срединной линии).
Синтопия : вверху–диафрагма и левая доля печени,сзади
слева – поджелудочная железа, левая почка, надпочечник и селезенка, спереди – брюшная стенка, внизу – поперечная обо-дочная кишка и ее брыжейка.
Связки желудка :
Печеночно - желудочная связка – между воротами печени и малой кривизной желудка; содержит левую и правую желудоч-ные артерии, вены, ветви блуждающих стволов, лимфатические сосуды и узлы.
Диафрагмально - пищеводная связка – между диафрагмой,
пищеводом и кардиальной частью желудка; содержит ветвь ле-вой желудочной артерии.
Желудочно - диафрагмальная связка образуется в результате перехода париетальной брюшины с диафрагмы на переднюю стенку дна и частично кардиальную часть желудка.
Желудочно - селезеночная связка – между селезенкой и большой кривизной желудка; содержит короткие артерии и ве-ны желудка.
Желудочно - ободочная связка – между большой кривизной желудка и поперечной ободочной кишкой; содержит правую и левую желудочно-сальниковые артерии.
Желудочно - поджелудочная связка образуется при перехо-
де брюшины с верхнего края поджелудочной железы на заднюю стенку тела, кардии и дна желудка; содержит левую желудоч-ную артерию.
Кровоснабжение желудка обеспечивается системойчревного ствола.
Левая желудочная артерия делится на восходящую пище-водную и нисходящую ветви, которые, проходя по малой кривизне желудка слева направо, отдают передние и зад-ние ветви.
Правая желудочная артерия начинается от собственной печеночной артерии. В составе печеночно-двенадцатиперстной связки артерия достигает пилориче-
ской части желудка и между листками малого сальника вдоль малой кривизны направляется влево навстречу ле-вой желудочной артерии, образуя артериальную дугу ма-лой кривизны желудка.
Левая желудочно - сальниковая артерия является ветвью селезеночной артерии и находится между листками желу-дочно-селезеночной и желудочно-ободочной связок вдоль большой кривизны желудка.
Правая желудочно - сальниковая артерия начинается от желудочно-двенадцатиперстной артерии и направляется справа налево по большой кривизне желудка навстречу левой желудочно-сальниковой артерии, образуя вдоль большой кривизны желудка вторую артериальную дугу.
Короткие желудочные артерии в количестве 2-7 ветвей отходят от селезеночной артерии и, проходя в желудочно-селезеночной связке, достигают дна по большой кривизне
Вены желудка сопровождают одноименные артерии и впа-дают в воротную вену или в один из ее корней.
Лимфоотток
Отводящие лимфатические сосуды желудка впадают в лимфатические узлы первого порядка, расположенные в малом сальнике, находящиеся по большой кривизне, у ворот селезен-ки, вдоль хвоста и тела поджелудочной железы, в подпилориче-ские и верхние брыжеечные лимфатические узлы. Отводящие сосуды от всех перечисленных лимфатических узлов первого порядка направляются в лимфатические узлы второго порядка, которые располагаются вблизи чревного ствола. Из них лимфа оттекает в поясничные лимфатические узлы.
Иннервация желудка обеспечивается симпатической ипарасимпатической частями вегетативной нервной системы. Основные симпатические нервные волокна направляются к же-лудку из чревного сплетения, вступают и распространяются в органе вдоль вне- и внутриорганных сосудов. Парасимпатиче-ские нервные волокна в желудок поступают от правого и левого блуждающих нервов, которые ниже диафрагмы формируют пе-редний и задний блуждающие стволы.
Топографическая анатомия двенадцатиперстной кишки Голотопия : в надчревной и пупочной областях.
В двенадцатиперстной кишке различают четыре отдела: верхний, нисходящий, горизонтальный и восходящий.
Верхняя часть ( луковица ) двенадцатиперстной кишки располагается между привратником желудка и верхним изгибом двенадцатиперстной кишки.
Отношение к брюшине : покрыта интраперитонеально в на-чальной, мезоперитонеально в средней частях.
Скелетотопия – L1.
Синтопия : сверху желчный пузырь, снизу головка подже-лудочной железы, спереди антральная часть желудка.
Нисходящая часть двенадцатиперстной кишки образует более или менее выраженный изгиб вправо и идет от верхнего до нижнего изгибов. В эту часть открываются общий желчный проток и проток поджелудочной железы на большом сосочке двенадцатиперстной кишки. Немного выше его может распола-гаться непостоянный малый дуоденальный сосочек, на котором открывается добавочный проток поджелудочной железы.
Отношение к брюшине :
Скелетотопия – L1-L3.
Синтопия : слева головка поджелудочной железы, сзади и справа правая почка, правая почечная вена, нижняя полая вена и мочеточник, спереди брыжейка поперечной ободочной кишки и петли тонкой кишки.
Горизонтальная часть двенадцатиперстной кишки идет от нижнего изгиба до пересечения с верхними брыжеечными сосудами.
Отношение к брюшине : расположена ретроперитонеально.
Скелетотопия – L3.
Синтопия : сверху головка поджелудочной железы, сзади нижняя полая вена и брюшная аорта, спереди и снизу петли тонкой кишки.
Восходящая часть двенадцатиперстной кишки идет от пе-ресечения с верхними брыжеечными сосудами влево и вверх до двенадцатиперстно-тощекишечного изгиба и фиксирована под-вешивающей связкой двенадцатиперстной кишки.
Отношение к брюшине : расположена мезоперитонеально.
Скелетотопия – L3-L2.
Синтопия : сверху нижняя поверхность тела поджелудоч-ной железы, сзади нижняя полая вена и брюшная аорта, спереди и снизу петли тонкой кишки.
Связки двенадцатиперстной кишки
Печеночно - двенадцатиперстная связка – между воротами печени и начальным отделом двенадцатиперстной кишки и со-держит собственную печеночную артерию, расположенную в связке слева, общий желчный проток, находящийся справа, а между ними и сзади – воротную вену.
Двенадцатиперстно - почечная связка в виде складки брю-
шины натянута между наружным краем нисходящей части киш-ки и правой почкой.
Кровоснабжение двенадцатиперстной кишки обеспечи-
вается из системы чревного ствола и верхней брыжеечной арте-рии.
Задняя и передняя верхние поджелудочно - двенадцати -
перстные артерии отходят от желудочно-двенадцатиперстной артерии.
Задняя и передняя нижние поджелудочно -
двенадцатиперстные артерии отходят от верхней брыжеечной артерии, идут навстречу двум верхним и соединяются с ними.
Вены двенадцатиперстной кишки повторяют ход одно-именных артерий и отводят кровь в систему воротной вены.
Лимфоотток
Отводящие лимфатические сосуды впадают в лимфоузлы первого порядка, которыми являются верхние и нижние подже-лудочно-двенадцатиперстные узлы.
Иннервация двенадцатиперстной кишки осуществляетсяиз чревного, верхнего брыжеечного, печеночного и панкреати-ческого нервных сплетений, а также ветвями обоих блуждаю-щих нервов.
Кишечный шов
Кишечный шов – собирательное понятие, объединяющее все виды швов, которые накладывают на полые органы (пище-вод, желудок, тонкую и толстую кишки).
Основные требования , предъявляемые к кишечному шву :
Герметичность – достигается путем соприкосновения се-розных оболочек сшиваемых поверхностей.
Гемостатичность – достигается захватом в шов подсли-зистой основы полого органа (шов должен обеспечивать гемостаз, но без значительного нарушения кровоснабжения стенки органа по линии шва).
Адаптационность – шов должен выполняться с учетом футлярного строения стенок пищеварительного тракта для оптимального сопоставления друг с другом одноименных оболочек кишечной трубки.
Прочность – достигается путем захватывания в шов под-слизистого слоя, где располагается большое количество эластических волокон.
Асептичность (чистота, неинфицированность) – это тре-бование выполняется, если не захватывается в шов слизи-стая оболочка органа (применение «чистых» однорядных швов или погружение сквозных (инфицированных) швов «чистым» серозно-мышечным швом).
стенке полых органов брюшной полости различают че-тыре основных слоя: слизистую оболочку; подслизистый слой; мышечный слой; серозный слой.
Серозная оболочка обладает выраженными пластическими свойствами (приведенные в соприкосновение с помощью швов поверхности серозной оболочки через 12-14 ч прочно склеивают-ся между собой, а через 24-48 ч соединенные поверхности сероз-ного слоя прочно срастаются друг с другом). Таким образом, на-ложение швов, сближающих серозную оболочку, обеспечивает герметичность кишечного шва. Частота таких швов должна быть не реже 4 стежков на 1 см длины сшиваемого участка. Мышечная оболочка придает эластичность линии швов и поэтому ее захва-тывание является непременным атрибутом практически любого вида кишечного шва. Подслизистый слой обеспечивает механи-ческую прочность кишечного шва, а также хорошую васкуляри-зацию зоны шва. Поэтому соединение краев кишки производят всегда с захватыванием подслизистой основы. Слизистая оболоч-ка не обладает механической прочностью. Соединение краев сли-зистой оболочки обеспечивает хорошую адаптацию краев раны и защищает линию шва от проникновения инфекции из просвета органа.
Классификация кишечных швов
В зависимости от способа наложения
ручной ;
механический – накладывается специальными аппара-тами;
комбинированный .
В зависимости от того , какие слои стенки захватыва - ются в шов
серо - серозные ; серозно - мышечные ;
слизисто - подслизистые ; серезно - мышечно - подслизистые ;
серозно - мышечно - подслизисто - слизистые (сквозные ).
Сквозные швы являются инфицированными («грязными»).
Швы, не проходящие через слизистую оболочку, называют не-инфицированными («чистыми»).
В зависимости от рядности кишечных швов
однорядные швы (Бира-Пирогова, Матешука) – нить проходит через края серозной, мышечной оболочек и подслизистой основы (без захвата слизистой оболоч-ки), что обеспечивает хорошую адаптацию краев и надежное погружение в просвет кишки слизистой оболочки без дополнительной ее травматизации;
двухрядные швы (Альберта) – используется в качестве первого ряда сквозной шов, поверх которого (вторым рядом) накладывают серозно-мышечный шов;
трехрядные швы – используется в качестве первого ряда сквозной шов, поверх которого вторым и третим рядом накладывают серозно-мышечные швы (обычно используются для наложения на толстую кишку).
В зависимости от особенностей проведения швов через стенку края раны
краевые швы ; вворачивающие швы ;
выворачивающие швы ; комбинированные вворачивающе - выворачивающиеся швы .
По методике наложения
узловые ; непрерывные .
ОПЕРАЦИИ НА ЖЕЛУДКЕ
Оперативные вмешательства, выполняемые на желудке, подразделяются на паллиативные и радикальные. К паллиатив-ным операциям относятся: ушивание прободной язвы желудка, наложение гастростомы и гастроэнтероанастомоза. К радикаль-ным операциям на желудке относят удаление части (резекция) или всего желудка (гастрэктомия).
Паллиативные операции на желудке Гастростомия – наложение искусственного свища желуд-
Показания : ранения, свищи, ожоги и рубцовые сужения пищевода, неоперабельный рак глотки, пищевода, кардиального отдела желудка.
Классификация :
трубчатые свищи – для создания и функционирования применяют резиновую трубку (способы Витцеля и Штам-ма-Сенна-Кадера); являются временными и, как правило, самостоятельно закрываются после удаления трубки;
губовидные свищи – искусственный вход формируют из стенки желудка (способ Топровера); являются постоянны-ми, так как для их закрытия требуется хирургическая опе-рация.
Гастростомия по Витцелю
трансректальная левосторонняя послойная лапаротомия длиной 10-12 см от реберной дуги вниз;
выведение в рану передней стенки желудка, на которую между малой и большой кривизнами по длинной оси укла-дывается резиновая трубка, так, чтобы ее конец распола-гался в области пилорического отдела;
наложение 6-8 узловых серозно-мышечных швов по обе стороны от трубки;
погружение трубки в серо-серозный канал, образованный передней стенкой желудка, путем завязывания швов;
наложение кисетного шва в области пилоруса, вскрытие стенки желудка внутри шва, введение конца трубки в по-лость желудка;
затягивание кисетного шва и наложение поверх него 2-3 серозно-мышечных швов;
выведение другого конца трубки через отдельный разрез по наружному краю левой прямой мышцы;
фиксация стенки желудка (гастропексия) вдоль образован-ного края к париетальной брюшине и к задней стенке вла-галища прямой мышцы живота несколькими серозно-мышечными швами.
Гастростомия по Штамму - Сенну - Кадеру
трансректальный доступ; выведение передней стенки желудка в рану и наложение
ближе к кардии трех кисетных швов (у детей два) на рас-стоянии 1,5-2 см друг от друга;
вскрытие полости желудка в центре внутреннего кисетного шва и введение резиновой трубки;
последовательное затягивание кисетных швов, начиная с внутреннего;
выведение трубки через дополнительный разрез мягких тканей;
гастропексия.
При создании трубчатых свищей необходимо тщательно фиксировать переднюю стенку желудка к париетальной брюши-не. Этот этап операции позволяет изолировать брюшную по-лость от внешней среды и предотвратить серьезные осложне-ния.
Губовидная гастростомия по Топроверу
оперативный доступ; выведение передней стенки желудка в операционную рану
в виде конуса и наложение на нее 3 кисетных швов на рас-стоянии 1-2 см друг от друга, не затягивая их;
рассечение стенки желудка на вершине конуса и введение внутрь толстой трубки;
поочередное затягивание кисетных швов, начиная с на-ружного (вокруг трубки образуется гофрированный ци-линдр из стенки желудка, выстланный слизистой оболоч-кой);
подшивание стенки желудка на уровне нижнего кисетного шва к париетальной брюшине, на уровне второго шва – к
влагалищу прямой мышцы живота, на уровне третьего – к коже;
по завершении операции трубка удаляется и вставляется только на время кормления.
Гастроэнтеростомия (соустье между желудком и тонкойкишкой) выполняется при нарушении проходимости пилориче-ского отдела желудка (неоперабельные опухоли, рубцовый сте-ноз и др.) с целью создания дополнительного пути для отвода желудочного содержимого в тощую кишку. В зависимости от положения кишечной петли по отношению к желудку и попе-речноободочной кишке различают следующие виды гастроэнте-роанастомозов:
передний впередиободочный гастроэнтероанастомоз;
задний впередиободочный гастроэнтероанастомоз;
передний позадиободочный гастроэнтероанастомоз;
задний позадиободочный гастроэнтероанастомоз. Применяют чаще всего первый и четвертый варианты опе-
При наложении переднего впередиободного соустья от flexura duodenojejunalis отступают 30-45 см (анастомоз на длин-
ной петле) и дополнительно, с целью профилактики развития «порочного круга», формируют анастомоз между приводящей и отводящей петлями тощей кишки по типу «бок в бок». При на-ложении заднего позадиободочного анастомоза от flexura duo-denojejunalis отступают 7-10 см (анастомоз на короткой петле). Для правильного функционирования анастомозов их наклады-вают изоперистальтически (приводящая петля должна быть рас-положена ближе к кардиальному отделу желудка, а отводящая – ближе к антральному).
Тяжелое осложнение после операции наложения желудоч-но-кишечного соустья – «порочный круг » – возникает, чаще всего, при переднем анастомозе при относительно длинной пет-ле. Содержимое из желудка поступает в антиперистальтическом направлении в приводящее колено тощей кишки (вследствие преобладания моторной силы желудка) и далее – обратно в же-лудок. Причинами этого грозного осложнения являются: не-правильное подшивание петли кишки по отношению к оси же-лудка (в антиперистальтическом направлении) и образование так называемой «шпоры».
Во избежание развития порочного круга вследствие обра-зования « шпоры» приводящий конец тощей кишки дополни-тельными серозно-мышечными швами укрепляется к желудку на 1,5-2 см выше анастомоза. Это препятствует перегибу кишки и образованию «шпоры».
Ушивание прободной язвы желудка и двенадцатиперстной кишки
При прободной язве желудка возможно выполнение двух видов срочных оперативных вмешательств: ушивание пробод-ной язвы или резекция желудка вместе с язвой.
Показания к ушиванию прободной язвы :
больным в детском и молодом возрасте; у лиц с коротким язвенным анамнезом;
у пожилых людей с сопутствующей патологией (сердечно-сосудистая недостаточность, сахарный диабет и др.);
если с момента перфорации прошло более 6 часов; при недостаточном опыте хирурга.
При ушивании перфорационного отверстия необходимо
придерживаться следующих правил:
дефект в стенке желудка или двенадцатиперстной кишке ушивается обычно двумя рядами серозно-мышечных швов Ламбера;
линия швов должна быть направлена перпендикулярно к продольной оси органа (во избежание стеноза просвета желудка или двенадцатиперстной кишки);
Радикальные операции на желудке
К радикальным операциям относятся резекция желудка и гастрэктомия. Основными показаниями для выполнения этих вмешательств являются: осложнения язвенной болезни желудка и двенадцатиперстной кишки, доброкачественные и злокачест-венные опухоли желудка.
Классификация :
В зависимости от локализации удаляемой части органа :
проксимальные резекции (удаляется кардиальный от-дел и часть тела желудка);
дистальные резекции (удаляется антральный отдел и часть тела желудка).
В зависимости от объема удаляемой части желудка :
экономные – резекция 1/3-1/2 желудка;
обширные – резекция 2/3 желудка;
субтотальные – резекция 4/5 желудка.
В зависимости от формы удаляемой части желудка :
клиновидные;
ступенчатые;
циркулярные.
Этапы резекции желудка
Мобилизация (скелетирование ) удаляемой части же -
лудка – пересечение сосудов желудка по малой и большой кривизне между лигатурами на протяжении участка резекции. В зависимости от характера пато-логии (язва или рак) определяется объем удаляемой части желудка.
Резекция – удаляется намеченная для резекции часть желудка.
Восстановление непрерывности пищеварительной трубки (гастродуоденоанастомоз или гастроэнтероа-настомоз).
этом отношении существует два основных типа опера-
Операция по способу Бильрот-1 – создание анастомоза «конец в конец» между культей желудка и культей двена-дцатиперстной кишки.
Операция по способу Бильрот-2 – образование анастомоза «бок в бок» между культей желудка и петлей тощей киш-ки, закрытие культи двенадцатиперстной кишки (в класси -
ческом варианте не применяется ).
Операция по способу Бильрот-1 имеет важное преимуще-ство по сравнению со способом Бильрот-2: она физиологична, т.к. не нарушается естественный пассаж пищи из желудка в 12-перстную кишку, т.е. последняя не выключается из пищеваре-ния.
Однако завершить операцию по Бильрот-1 можно только при «малых» резекциях желудка: 1/3 или антрумрезекции. Во всех остальных случаях, из-за анатомических особенностей (за-
брюшинное расположение большей части двенадцатиперстной кишки и фиксации культи желудка к пищеводу), сформировать гастродуоденальный анастомоз очень сложно (высока вероят-ность расхождения швов из-за натяжения).
В настоящее время при резекции не менее 2/3 желудка применяют операцию Бильрот-2 в модификации Гофмейстера-Финстерера. Суть этой модификации заключается в следующем:
культя желудка соединяется с тощей кишкой по типу анастомоза «конец в бок»;
ширина анастомоза составляет 1/3 просвета культи же-лудка;
анастомоз фиксируется в «окне» брыжейки поперечно-ободочной кишки;
приводящая петля тощей кишки подшивается двумя-тремя узловыми швами к культе желудка для профилак-тики заброса в нее пищевых масс.
Самым главным недостатком всех модификаций операции по Бильрот-2 является выключение двенадцатиперстной кишки из пищеварения.
У 5-20% больных, перенесших резекцию желудка, разви-ваются болезни «оперированного желудка»: демпинг -синдром, синдром приводящей петли (заброс пищевых масс в приводя-щую петлю тонкой кишки), пептические язвы, рак культи же-лудка и др. Нередко таких пациентов приходится оперировать повторно – выполнять реконструктивную операцию, которая преследует две цели: удаление патологического очага (язва, опухоль) и включение двенадцатиперстной кишки в пищеваре-ние.
При распространенном раке желудка выполняют гастрэк - томию –удаление всего желудка.Обычно его удаляют вместе сбольшим и малым сальниками, селезенкой, хвостом поджелудоч-ной железы и регионарными лимфоузлами. После удаления всего желудка восстанавливают непрерывность пищеварительного ка-нала путем пластики желудка. Пластику этого органа производят за счет петли тощей кишки, сегмента поперечно-ободной или других отделов толстой кишки. Тонко- или толстокишечную вставку соединяют с пищеводом и двенадцатиперстной кишкой, восстанавливая, таким образом, естественный пассаж пищи.
Ваготомия –рассечение блуждающих нервов.
Показания : осложненные формы язвенной болезни двена-дцатиперстной кишки и пилорического отдела желудка, сопро-вождающиеся пенетрацией, перфорацией.
Классификация
Стволовая ваготомия – пересечение стволов блуж-дающих нервов до отхождения печеночных и чревных нервов. Приводит к парасимпатической денервации печени, желчного пузыря, двенадцатиперстной, тонкой кишок и поджелудочной железы, а также к гастростазу (проводится в сочетании с пилоропластикой или дру-гими дренирующими операциями)
наддиафрагмальная; поддиафрагмальная.
Селективная ваготомия – заключается в пересечении стволов блуждающих нервов, идущих ко всему желуд-ку, после отделения ветвей печеночных и чревных нервов.
Селективная проксимальная ваготомия – пересекают-
ся веточки блуждающих нервов, идущие только к телу и дну желудка. Ветви блуждающих нервов, иннерви-рующие антральный отдел желудка и пилорус (ветвь Латерже), не пересекают. Ветвь Латерже считают чис-то двигательной, которая регулирует моторику пило-
рического сфинктера желудка.
Дренирующие операции на желудке
Показания : язвенный стеноз привратника, луковицы двена-дцатиперстной кишки и залуковичного отдела.
Пилоропластика – операция по расширению пилори-ческого отверстия желудка с сохранением или восста-новлением замыкательной функции привратника.
Способ Гейнеке – Микулича – заключается в про-
дольном рассечении пилорического отдела же-лудка и начального отдела двенадцатиперстной кишки длиной 4 см с последующим поперечным сшиванием образованной раны.
Способ Финнея – рассекают антральный отдел желудка и начальный отдел двенадцатиперстной кишки сплошным дугообразным разрезом и на-
кладывают швы на рану по принципу верхнего га-стродуоденоанастомоза «бок в бок».
Гастродуоденостомия
Способ Джаболея – применяется при наличии препятствия в пилороантральной зоне; наклады-вается гастродуоденоанастомоз «бок в бок», об-ходя место препятствия.
Гастроеюностомия – наложение классического гаст-роэнтероанастомоза на «выключение».
Особенности желудка у новорожденных и детей
У новорожденных желудок округлой формы, его пилори-ческий, кардиальный отделы и дно выражены слабо. Рост и формирование отделов желудка идет неравномерно. Пилориче-ская часть начинает выделяться только к 2-3 месяцам жизни ре-бенка и развивается к 4-6 месяцам. Область дна желудка четко определяется только к 10-11 месяцам. Мышечное кольцо карди-ального отдела почти отсутствует, с чем связаны слабое замы-кание входа в желудок и возможность обратного забрасывания содержимого желудка в пищевод (срыгивание). Кардиальная часть желудка окончательно формируется к 7-8 годам.
Слизистая оболочка желудка у новорожденных тонка, складки не выражены. Подслизистый слой богат кровеносными сосудами, имеет мало соединительной ткани. Мышечный слой в первые месяцы жизни развит слабо. Артерии и вены желудка у маленьких детей отличаются тем, что размер их основных ство-лов и ветвей первого и второго порядков почти одинаков.
Пороки развития
Врожденный гипертрофический пилоростеноз – выражен-
ная гипертрофия мышечного слоя привратника с сужением или полным закрытием просвета складками слизистой обо-лочки. В продольном направлении рассекается серозная оболочка и часть циркулярных мышечных волокон при-вратника на всем его протяжении, тупым путем освобож-дается слизистая оболочка привратника от глубоких мы-шечных волокон до полного ее выбухания через разрез, рана послойно ушивается.
Сужения (стриктуры ) тела желудка – орган принимает форму песочных часов.
Полное отсутствие желудка . Удвоение желудка .
Особенности двенадцатиперстной кишки у новорож - денных и детей
Двенадцатиперстная кишка у новорожденных чаще бывает кольцевидной формы и реже – U-образной. У детей первых лет жизни верхний и нижний изгибы двенадцатиперстной кишки почти полностью отсутствуют.
Верхняя горизонтальная часть кишки у новорожденных находится выше обычного уровня, и лишь к 7-9 годам опускает-ся к телу I поясничного позвонка. Связки между двенадцати-перстной кишкой и соседними органами у маленьких детей очень нежны, а почти полное отсутствие жировой клетчатки в забрюшинном пространстве создает возможность значительной подвижности этого отдела кишечника и образования дополни-тельных перегибов.
Пороки развития двенадцатиперстной кишки
Атрезии – полное отсутствие просвета (характеризуется сильным расширением и истончением стенок тех отделов кишки, которые находятся выше атрезии).
Стенозы – вследствие локализованной гипертрофии стен-ки, наличия в просвете кишки клапана, мембраны, сдавле-ния кишки эмбриональными тяжами, кольцевидной под-желудочной железой, верхней брыжеечной артерией, вы-соко расположенной слепой кишкой.
При атрезиях и стенозах тощей и подвздошной кишок производится резекция атрезированного или суженного отдела кишки вместе с растянутым, функционально непол-ноценным участком на протяжении 20-25 см. При наличии неустранимого препятствия выше впадения общего желч-ного и панкреатического протоков производят наложение заднего гастроэнтероанастомоза. При непроходимости в дистальном отделе кишки применяют дуоденоеюноана-стомоз.
Дивертикулы .
Неправильное положение двенадцатиперстной кишки –
подвижная двенадцатиперстная кишка.
Лекция № 7
