Порожнина очеревини поділ на поверхи. Топографія очеревини: хід, канали, синуси, сумки, зв'язки, складки, кишені. Операції на печінці та жовчних шляхах
 Порожнина живота (cavitas abdominis) Порожнина, вистелена fascia endoabdominalis. Розташована між грудною порожниною вгорі та порожниною малого таза внизу. Зверху обмежена діафрагмою. поперековим відділомхребта, квадратними м'язами попереку, здухвиннопоперековими м'язами Спереду та з боків – м'язами живота.
Порожнина живота (cavitas abdominis) Порожнина, вистелена fascia endoabdominalis. Розташована між грудною порожниною вгорі та порожниною малого таза внизу. Зверху обмежена діафрагмою. поперековим відділомхребта, квадратними м'язами попереку, здухвиннопоперековими м'язами Спереду та з боків – м'язами живота.
 Порожнина живота включає в себе: Ø Черевну порожнину, обмежену парієтальною очеревиною Ø Порожнину очеревини парієтальної очеревини та заднім відділом внутрішньочеревної фасції, що покриває хребет та м'язи області попереку.
Порожнина живота включає в себе: Ø Черевну порожнину, обмежену парієтальною очеревиною Ø Порожнину очеревини парієтальної очеревини та заднім відділом внутрішньочеревної фасції, що покриває хребет та м'язи області попереку.
 Порожнина очеревини (cavitas peritonei) = очеревинна порожнина – щілина між парієтальною та вісцеральною очеревиною. У ній міститься невелика кількість серозної рідини, що зволожує поверхню органів і полегшує таким чином пересування їх один біля одного.
Порожнина очеревини (cavitas peritonei) = очеревинна порожнина – щілина між парієтальною та вісцеральною очеревиною. У ній міститься невелика кількість серозної рідини, що зволожує поверхню органів і полегшує таким чином пересування їх один біля одного.
 Заочеревинний простір (spatium retroperitoneale) – частина порожнини живота, розташована ззаду від черевної порожнини між заднім листком парієтальної очеревини та заднім відділом внутрішньочеревної фасції, що покриває хребет та м'язи області попереку.
Заочеревинний простір (spatium retroperitoneale) – частина порожнини живота, розташована ззаду від черевної порожнини між заднім листком парієтальної очеревини та заднім відділом внутрішньочеревної фасції, що покриває хребет та м'язи області попереку.


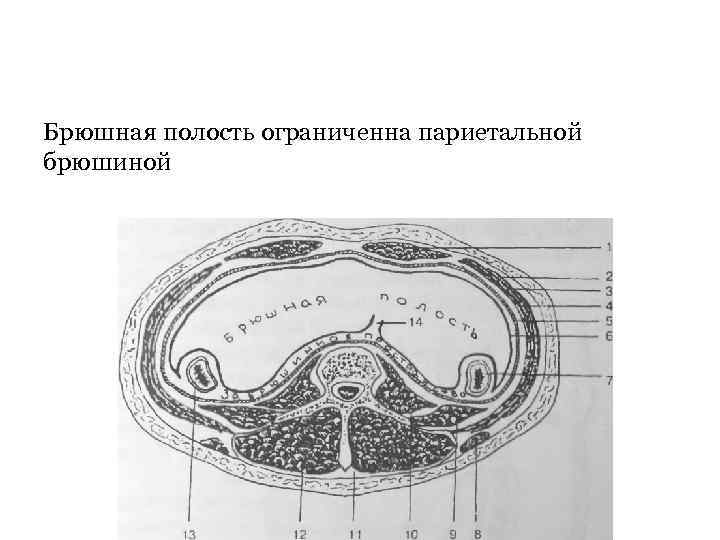
 Черевна порожнина та заочеревинний простір на поперечному розрізі живота. 1 – m. rectus abdominis, 2 – m. obliquus extermis abdominis, 3 – m. obliquus interims abdominis, 4 - m. transversus abdominis, 5 – fascia endoabdominalis, 6 – peritoneum parietale, 7 – colon ascendens, 8 – m. latissimus dorsi, 9 – m. quadratus lumborum 10 – m. psoas major, 11 - fascia thoracolumbalis, 12 - m. erector spinae, 13 – colon descendens, 14 – корінь брижі тонкої кишки.
Черевна порожнина та заочеревинний простір на поперечному розрізі живота. 1 – m. rectus abdominis, 2 – m. obliquus extermis abdominis, 3 – m. obliquus interims abdominis, 4 - m. transversus abdominis, 5 – fascia endoabdominalis, 6 – peritoneum parietale, 7 – colon ascendens, 8 – m. latissimus dorsi, 9 – m. quadratus lumborum 10 – m. psoas major, 11 - fascia thoracolumbalis, 12 - m. erector spinae, 13 – colon descendens, 14 – корінь брижі тонкої кишки.
 Внутрішня поверхня черевної порожнини вистелена внутрішньочеревною фасцією (fascia endoabdominalis) або заочеревинною фасцією (fascia extraperitonealis), її ділянки отримали extraperitonealis) назву залежно від назви м'язів, що покриваються нею. До внутрішньої поверхніцій фасції належить парієтальна очеревина. Простір між фасцією та очеревиною на задній черевній стінці – заочеревинний простір (spatium retroperitonealis), він заповнений (spatium retroperitonealis) жировою клітковиною та органами.
Внутрішня поверхня черевної порожнини вистелена внутрішньочеревною фасцією (fascia endoabdominalis) або заочеревинною фасцією (fascia extraperitonealis), її ділянки отримали extraperitonealis) назву залежно від назви м'язів, що покриваються нею. До внутрішньої поверхніцій фасції належить парієтальна очеревина. Простір між фасцією та очеревиною на задній черевній стінці – заочеревинний простір (spatium retroperitonealis), він заповнений (spatium retroperitonealis) жировою клітковиною та органами.
 Черевина (peritoneum) – тонка серозна оболонка, що вистилає стінки живота та більшість його органів. v Вісцеральна очеревина (peritoneum viscerale) покриває частково або повністю органи черевної порожнини. v Парієтальна (стінкова) очеревина (peritoneum parietale) вистилає стінки живота. Брюшинна порожнина – вузька щілина між листками очеревини. У чоловіків очеревинна порожнина замкнута, а у жінок повідомляється із зовнішнім середовищем через отвори маткових труб, порожнину матки та піхву. У очеревинній порожнині є невелика кількість серозної рідини.
Черевина (peritoneum) – тонка серозна оболонка, що вистилає стінки живота та більшість його органів. v Вісцеральна очеревина (peritoneum viscerale) покриває частково або повністю органи черевної порожнини. v Парієтальна (стінкова) очеревина (peritoneum parietale) вистилає стінки живота. Брюшинна порожнина – вузька щілина між листками очеревини. У чоловіків очеревинна порожнина замкнута, а у жінок повідомляється із зовнішнім середовищем через отвори маткових труб, порожнину матки та піхву. У очеревинній порожнині є невелика кількість серозної рідини.
 Вісцеральна очеревина може покривати: З усіх боків – інтраперитонеально (внутрішньочеревно): шлунок, цибулина 12 пк (pars superior duodeni), худа, клубова кишка, поперечна та сигмовидна ободова кишка, верхня частина прямої кишки, печінка. З трьох боків – мезоперитонеально: висхідна і низхідна ободова кишка, середня третина прямої кишки, наповнений сечовий міхур. З одного боку – заочеревинно (ретро-, ектраперитонеально): нирки, надниркові залози, сечоводи, більша частина 12 пк, підшлункова залоза, нижня третина прямої кишки, черевна частина аорти, нижня порожниста вена, порожній сечовий міхур.
Вісцеральна очеревина може покривати: З усіх боків – інтраперитонеально (внутрішньочеревно): шлунок, цибулина 12 пк (pars superior duodeni), худа, клубова кишка, поперечна та сигмовидна ободова кишка, верхня частина прямої кишки, печінка. З трьох боків – мезоперитонеально: висхідна і низхідна ободова кишка, середня третина прямої кишки, наповнений сечовий міхур. З одного боку – заочеревинно (ретро-, ектраперитонеально): нирки, надниркові залози, сечоводи, більша частина 12 пк, підшлункова залоза, нижня третина прямої кишки, черевна частина аорти, нижня порожниста вена, порожній сечовий міхур.
 Брюшина, переходячи з органу на орган, утворює складки (зв'язування). Брижа - два листки очеревини, що йдуть з задньої стінки очеревинної порожнини на орган. Корінь брижі - лінія початку брижі на задній стінці черевної порожнини.
Брюшина, переходячи з органу на орган, утворює складки (зв'язування). Брижа - два листки очеревини, що йдуть з задньої стінки очеревинної порожнини на орган. Корінь брижі - лінія початку брижі на задній стінці черевної порожнини.

 Функції очеревини: покривна, захисна, містить жирову тканину (депо жиру), містить імунні структури (лімфоїдні вузлики), здійснює фіксацію внутрішніх органів за допомогою зв'язок та брижок.
Функції очеревини: покривна, захисна, містить жирову тканину (депо жиру), містить імунні структури (лімфоїдні вузлики), здійснює фіксацію внутрішніх органів за допомогою зв'язок та брижок.
 На передньобоковій стінці живота очеревина зсередини покриває тонкий шар передочеревинної жирової клітковини, що лежить на внутрішньочеревній фасції (fascia endoabdominalis). Вистилаючи передню черевну стінку, очеревина утворює ряд складок і ямок.
На передньобоковій стінці живота очеревина зсередини покриває тонкий шар передочеревинної жирової клітковини, що лежить на внутрішньочеревній фасції (fascia endoabdominalis). Вистилаючи передню черевну стінку, очеревина утворює ряд складок і ямок.
 Передня черевна стінка в області тазу (5 складок очеревини) Plica umbilicalis mediana від верхівки сечового міхура до пупка, містить зарослу сечову протоку. Plica umbilicalis medialis. В основі – заросла пупкова артерія. Plica umbilicalis lateralis. Утворена нижньою надчеревною артерією.
Передня черевна стінка в області тазу (5 складок очеревини) Plica umbilicalis mediana від верхівки сечового міхура до пупка, містить зарослу сечову протоку. Plica umbilicalis medialis. В основі – заросла пупкова артерія. Plica umbilicalis lateralis. Утворена нижньою надчеревною артерією.
 Між складками – ямки – слабкі місцяу передній черевній стінці. З боків від plica umbilicalis mediana – fossae supravesicales dextra et sinistra. Між plica umbilicalis medialis та plica umbilicalis lateralis – fossa inguinalis medialis. Відповідає поверхневому кільцю пахвинного каналу. Назовні від plica umbilicalis lateralis - fossa inguinalis lateralis. У ній знаходиться глибоке кільце пахвинного каналу.
Між складками – ямки – слабкі місцяу передній черевній стінці. З боків від plica umbilicalis mediana – fossae supravesicales dextra et sinistra. Між plica umbilicalis medialis та plica umbilicalis lateralis – fossa inguinalis medialis. Відповідає поверхневому кільцю пахвинного каналу. Назовні від plica umbilicalis lateralis - fossa inguinalis lateralis. У ній знаходиться глибоке кільце пахвинного каналу.


 Складки (зв'язування) очеревини до печінки: У сагітальній площині – серповидна зв'язка (lig. falciforme), від діафрагми та передньої черевної стінки до діафрагмальної поверхні печінки. Во фронтальної площини– вінцева зв'язка (lig. coronarium), що з'єднується із заднім краєм серповидної зв'язки. З боків вінцева зв'язка утворює розширення – праві та ліві трикутні зв'язки печінки (lig. triangulare dextrum et sinistrum).
Складки (зв'язування) очеревини до печінки: У сагітальній площині – серповидна зв'язка (lig. falciforme), від діафрагми та передньої черевної стінки до діафрагмальної поверхні печінки. Во фронтальної площини– вінцева зв'язка (lig. coronarium), що з'єднується із заднім краєм серповидної зв'язки. З боків вінцева зв'язка утворює розширення – праві та ліві трикутні зв'язки печінки (lig. triangulare dextrum et sinistrum).
 У нижньому вільному краї серповидного зв'язування розташована кругла зв'язка печінки (lig. teres hepatis) - заросла пупкова вена, що з'єднує пупок вена з воротами печінки.
У нижньому вільному краї серповидного зв'язування розташована кругла зв'язка печінки (lig. teres hepatis) - заросла пупкова вена, що з'єднує пупок вена з воротами печінки.
 На задній стінці живота пристіночна очеревина лягає на хребет і розташовані спереду від нього великі судини (черевна аорта, нижня порожниста вена), а з боків від хребта вистилає органи і жирову клітковину заочеревинного простору з утворенням парного ниркового піднесення. пк, розташованої праворуч від хребта.
На задній стінці живота пристіночна очеревина лягає на хребет і розташовані спереду від нього великі судини (черевна аорта, нижня порожниста вена), а з боків від хребта вистилає органи і жирову клітковину заочеревинного простору з утворенням парного ниркового піднесення. пк, розташованої праворуч від хребта.
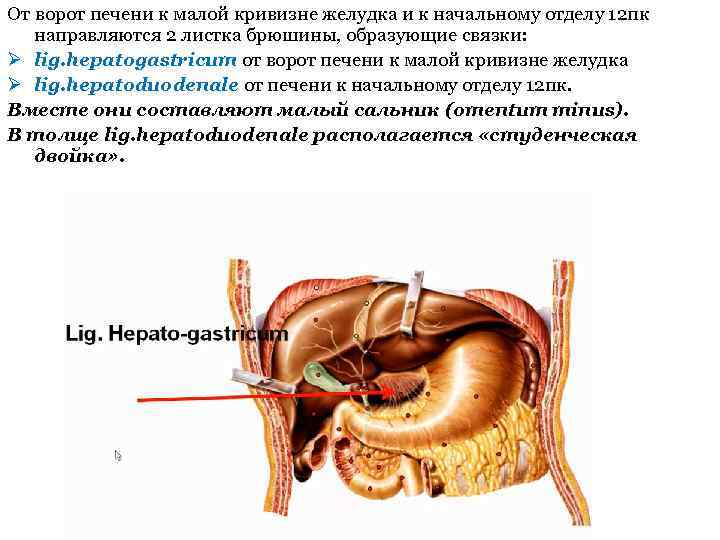 Від воріт печінки до малої кривизни шлунка та до початкового відділу 12 пк направляються 2 листки очеревини, що утворюють зв'язки: Ø lig. hepatogastricum від воріт печінки до малої кривизни шлунка Ø lig. hepatoduodenale від печінки до початкового відділу 12 пк. Разом вони становлять малий сальник (omentum minus). У товщі lig. hepatoduodenale розташовується «студентська двійка».
Від воріт печінки до малої кривизни шлунка та до початкового відділу 12 пк направляються 2 листки очеревини, що утворюють зв'язки: Ø lig. hepatogastricum від воріт печінки до малої кривизни шлунка Ø lig. hepatoduodenale від печінки до початкового відділу 12 пк. Разом вони становлять малий сальник (omentum minus). У товщі lig. hepatoduodenale розташовується «студентська двійка».

 Листки вісцеральної очеревини передньої та задньої стінок шлунка в області великої його кривизни звисають вниз до рівня верхньої апертури малого тазу, потім підвертаються взад і піднімаються вгору до задньої стінки живота. 4 листки вісцеральної очеревини, що утворилися нижче великої кривизни шлунка, формують великий сальник (omentum majus). Частина великого сальника між великою кривизною шлунка та поперечною ободової кишкою- шлунково-ободова зв'язка (lig. gastrocolicum). Lig. gastrolienale Lig. gastrophrenicum Lig. phrenicolienale
Листки вісцеральної очеревини передньої та задньої стінок шлунка в області великої його кривизни звисають вниз до рівня верхньої апертури малого тазу, потім підвертаються взад і піднімаються вгору до задньої стінки живота. 4 листки вісцеральної очеревини, що утворилися нижче великої кривизни шлунка, формують великий сальник (omentum majus). Частина великого сальника між великою кривизною шлунка та поперечною ободової кишкою- шлунково-ободова зв'язка (lig. gastrocolicum). Lig. gastrolienale Lig. gastrophrenicum Lig. phrenicolienale

 Брюшина вистилає задню стінку живота неповністю: ділянка м'язової частини діафрагми, до якого належить не покрита очеревиною задня поверхня печінки і ділянки задньої стінки, до яких належить висхідна і низхідна ободові кишки, залишаються не покритими очеревиною.
Брюшина вистилає задню стінку живота неповністю: ділянка м'язової частини діафрагми, до якого належить не покрита очеревиною задня поверхня печінки і ділянки задньої стінки, до яких належить висхідна і низхідна ободові кишки, залишаються не покритими очеревиною.
 Поверхня печінки покрита очеревиною, крім невеликого ділянки на задній її поверхні – area nuda – позачеревне поле.
Поверхня печінки покрита очеревиною, крім невеликого ділянки на задній її поверхні – area nuda – позачеревне поле.
 Порожнина черевної порожнини Порожнина очеревини поперечної ободової кишкою і її брижею (colon transversum et mesocolon) ділиться на 2 поверхи. Верхній поверх – вище поперечної ободової Верхній поверх кишки та її брижі. Його займають печінка, жовчний міхур, селезінка, шлунок, частково 12 пк. Тут розташовані права та ліва печінкові, передшлункова, підпечінкова та сальникова сумки.
Порожнина черевної порожнини Порожнина очеревини поперечної ободової кишкою і її брижею (colon transversum et mesocolon) ділиться на 2 поверхи. Верхній поверх – вище поперечної ободової Верхній поверх кишки та її брижі. Його займають печінка, жовчний міхур, селезінка, шлунок, частково 12 пк. Тут розташовані права та ліва печінкові, передшлункова, підпечінкова та сальникова сумки.
 Сумки верхнього поверху черевної порожнини 3 сумки, що сполучаються між собою: Печінкова та передшлункова лежать ближче до поверхні живота, а сальникова – глибоко.
Сумки верхнього поверху черевної порожнини 3 сумки, що сполучаються між собою: Печінкова та передшлункова лежать ближче до поверхні живота, а сальникова – глибоко.
 Печінкова сумка (bursa hepatica) оточує праву частку печінки. Знаходиться між діафрагмою та правою часткою печінки. Обмежена: Ззаду – правою вінцевою зв'язкою печінки Зліва – серповидною зв'язкою Спереду – передня черевна стінка Праворуч та знизу відкривається у правий бічний канал
Печінкова сумка (bursa hepatica) оточує праву частку печінки. Знаходиться між діафрагмою та правою часткою печінки. Обмежена: Ззаду – правою вінцевою зв'язкою печінки Зліва – серповидною зв'язкою Спереду – передня черевна стінка Праворуч та знизу відкривається у правий бічний канал
 Передшлункова сумка (bursa pregastrica) знаходиться попереду шлунка і оточує ліву частку печінки та селезінку. Обмежена: Спереду – передня черевна стінка Ззаду – малий сальник і передня стінка шлунка Зверху – діафрагма Знизу – повідомляється з нижнім поверхом черевної порожнини та лівим бічним каналом.
Передшлункова сумка (bursa pregastrica) знаходиться попереду шлунка і оточує ліву частку печінки та селезінку. Обмежена: Спереду – передня черевна стінка Ззаду – малий сальник і передня стінка шлунка Зверху – діафрагма Знизу – повідомляється з нижнім поверхом черевної порожнини та лівим бічним каналом.

 Сальникова сумка (малий очеревинний мішок), (bursa omentalis) – щілинна порожнина, розташована позаду шлунка та печінково-шлункової зв'язки.
Сальникова сумка (малий очеревинний мішок), (bursa omentalis) – щілинна порожнина, розташована позаду шлунка та печінково-шлункової зв'язки.

 Стіни сальникової сумки. Спереду - задня стінка шлунка і малий сальник, Ззаду - листок очеревини, що покриває підшлункову залозу, ліву нирку, лівий наднирник, нижню порожнисту вену. Знизу – ліва частина брижі поперечноободової кишки Зверху – печінка
Стіни сальникової сумки. Спереду - задня стінка шлунка і малий сальник, Ззаду - листок очеревини, що покриває підшлункову залозу, ліву нирку, лівий наднирник, нижню порожнисту вену. Знизу – ліва частина брижі поперечноободової кишки Зверху – печінка


 Сальниковий отвір може бути використаний після введення вказівного пальця хірурга для перетискання печінково-дванадцятипалої зв'язки з метою тимчасової зупинки кровотечі з рани. Через цей отвір може бути проведена гнучка оптико-волоконна система для огляду стін сальникової сумки.
Сальниковий отвір може бути використаний після введення вказівного пальця хірурга для перетискання печінково-дванадцятипалої зв'язки з метою тимчасової зупинки кровотечі з рани. Через цей отвір може бути проведена гнучка оптико-волоконна система для огляду стін сальникової сумки.
 Зазвичай сальниковий отвір вільно пропускає 1-3 поперечні пальці. Іноді внаслідок запальних процесіввоно повністю закривається, що веде до ізоляції сальникової сумки. Цю обставину необхідно враховувати при прободних виразках, що локалізуються на задній стінці шлунка, так як скупчення вмісту шлунка, що вилився через перфораційний отвір, при цьому локалізуватиметься тільки в сальниковій сумці.
Зазвичай сальниковий отвір вільно пропускає 1-3 поперечні пальці. Іноді внаслідок запальних процесіввоно повністю закривається, що веде до ізоляції сальникової сумки. Цю обставину необхідно враховувати при прободних виразках, що локалізуються на задній стінці шлунка, так як скупчення вмісту шлунка, що вилився через перфораційний отвір, при цьому локалізуватиметься тільки в сальниковій сумці.
 До порожнини сальникової сумки належить також щілинний простір, укладений між листками великого сальника (порожнина великого сальника). великого сальника Воно існує у новонароджених, у дорослих зазвичай унаслідок склеювання листків великого сальника, зникає, зберігаючись лише в його лівому відділі.
До порожнини сальникової сумки належить також щілинний простір, укладений між листками великого сальника (порожнина великого сальника). великого сальника Воно існує у новонароджених, у дорослих зазвичай унаслідок склеювання листків великого сальника, зникає, зберігаючись лише в його лівому відділі.

 Печінкова, передшлункова та сальникова сумки становлять внутрішньоочеревинний піддіафрагмальний простір. Позачеревний піддіафрагмальний простір розташований позаду печінки. Обидва піддіафрагмальні простори відіграють важливу роль у хірургічній патології: тут можуть виникати піддіафрагмальні абсцеси.
Печінкова, передшлункова та сальникова сумки становлять внутрішньоочеревинний піддіафрагмальний простір. Позачеревний піддіафрагмальний простір розташований позаду печінки. Обидва піддіафрагмальні простори відіграють важливу роль у хірургічній патології: тут можуть виникати піддіафрагмальні абсцеси.













 Вхід у шлунок лівіше хребта лише на рівні Th 9 -11. Вихід зі шлунка правіше хребта лише на рівні Th 12 - L 1.
Вхід у шлунок лівіше хребта лише на рівні Th 9 -11. Вихід зі шлунка правіше хребта лише на рівні Th 12 - L 1.
 Передня стінка (paries anterior) Задня стінка (paries posterior) Ostium cardiacum – кардіальний отвір – місце впадання стравоходу у шлунок, поруч із ним pars cardica. Ліворуч від неї дно(склепіння) шлунка – fundus (fornix), яке донизу перетворюється на тіло шлунка (corpus). Правий увігнутий край - мала кривизна шлунка (curvatura gastrica minor). Звужена права частина шлунка - пилорічна (брамник) - pars pylorica.
Передня стінка (paries anterior) Задня стінка (paries posterior) Ostium cardiacum – кардіальний отвір – місце впадання стравоходу у шлунок, поруч із ним pars cardica. Ліворуч від неї дно(склепіння) шлунка – fundus (fornix), яке донизу перетворюється на тіло шлунка (corpus). Правий увігнутий край - мала кривизна шлунка (curvatura gastrica minor). Звужена права частина шлунка - пилорічна (брамник) - pars pylorica.
 Між воротарем і дванадцятипалою кишкою кругова борозна, що відповідає ostium pyloricum і сфінктеру воротаря. На межі тіла та воротаря за малою кривизною – incisura angularis.
Між воротарем і дванадцятипалою кишкою кругова борозна, що відповідає ostium pyloricum і сфінктеру воротаря. На межі тіла та воротаря за малою кривизною – incisura angularis.

 У печінки виділяють дві великі частки – праву та ліву (lobus hepatis dexter et sinister). Кордон між ними на діафрагмальній поверхні – lig. falciforme, на вісцеральній поверхні спереду – fissura lig. teretis, ззаду – fissura lig. venosi.
У печінки виділяють дві великі частки – праву та ліву (lobus hepatis dexter et sinister). Кордон між ними на діафрагмальній поверхні – lig. falciforme, на вісцеральній поверхні спереду – fissura lig. teretis, ззаду – fissura lig. venosi.
 Ліва сагітальна борозна: У fissura lig. teretis розташована кругла зв'язка печінки (lig. teres hepatis) - заросла пупкова вена, що з'єднує пупок з воротами печінки. У fissura lig. venosi знаходиться lig. venosi – заросла венозна протока, яка у плода поєднувала пупкову вену з нижньою порожньою веною.
Ліва сагітальна борозна: У fissura lig. teretis розташована кругла зв'язка печінки (lig. teres hepatis) - заросла пупкова вена, що з'єднує пупок з воротами печінки. У fissura lig. venosi знаходиться lig. venosi – заросла венозна протока, яка у плода поєднувала пупкову вену з нижньою порожньою веною.
 Права сагітальна борозна: Кпереді - ямка жовчного міхура (fossa vesicae felleae, s. biliaris). Кзаді - борозна нижньої порожнистої вени (sulcus venae cavae).
Права сагітальна борозна: Кпереді - ямка жовчного міхура (fossa vesicae felleae, s. biliaris). Кзаді - борозна нижньої порожнистої вени (sulcus venae cavae).
 Між правою та лівою сагітальними борознами – глибока поперечна борозна – ворота печінки (porta hepatis). У ворота печінки входять ворітна вена, власна печінкова артерія, нерви; виходять загальна печінкова протока та лімфатичні судини.
Між правою та лівою сагітальними борознами – глибока поперечна борозна – ворота печінки (porta hepatis). У ворота печінки входять ворітна вена, власна печінкова артерія, нерви; виходять загальна печінкова протока та лімфатичні судини.
 На вісцеральній поверхні печінки в межах її правої частки виділяють: Квадратну частку (lobus quadratus) Хвостату частку (lobus caudatus) м м
На вісцеральній поверхні печінки в межах її правої частки виділяють: Квадратну частку (lobus quadratus) Хвостату частку (lobus caudatus) м м
 На вісцеральній поверхні печінки є втиски від контакту з внутрішніми органами: Ø impressio gastrica Ø impressio oesophagea Ø impressio duodenalis Ø impressio renalis Ø impressio suprarenalis Ø impressio colica м мм
На вісцеральній поверхні печінки є втиски від контакту з внутрішніми органами: Ø impressio gastrica Ø impressio oesophagea Ø impressio duodenalis Ø impressio renalis Ø impressio suprarenalis Ø impressio colica м мм





 У складі печінки 5 секторів та 8 сегментів. Сектор – ділянка печінки, що кровопостачається гілкою комірної вени 2-го порядку та гілкою власної печінкової артерії 2-го порядку. Сегмент печінки - ділянка печінки кровопостачається гілкою комірної вени 3-го порядку.
У складі печінки 5 секторів та 8 сегментів. Сектор – ділянка печінки, що кровопостачається гілкою комірної вени 2-го порядку та гілкою власної печінкової артерії 2-го порядку. Сегмент печінки - ділянка печінки кровопостачається гілкою комірної вени 3-го порядку.

 Серозна оболонка – tunica serosa Підсерозна основа – tela subserosa Фіброзна капсула печінки (гліссонова капсула) – tunica fibrosa. Від неї вглиб печінки відходять прошарки сполучної тканини через ворота печінки та задній кінець щілини круглої зв'язки, що розділяють паренхіму на часточки.
Серозна оболонка – tunica serosa Підсерозна основа – tela subserosa Фіброзна капсула печінки (гліссонова капсула) – tunica fibrosa. Від неї вглиб печінки відходять прошарки сполучної тканини через ворота печінки та задній кінець щілини круглої зв'язки, що розділяють паренхіму на часточки.
 Частка печінки (lobulus hepatis) – структурно-функціональна одиниця. Загальна кількість часточок близько 500 тис. розмір близько 1 мм³.
Частка печінки (lobulus hepatis) – структурно-функціональна одиниця. Загальна кількість часточок близько 500 тис. розмір близько 1 мм³.


 Схема будови (і кровопостачання) печінкової часточки: 1 – ворітна вена; 2 – печінкова артерія; 3 - сегментна вена та артерія; 4 - міждолькові вена та артерія; 5 - навколодолькові вена та артерія; 6 – внутрішньодолькові гемокапіляри (синусоїдні судини); 7 – класична печінкова часточка; 8 – центральна вена; 9 - піддолькова (збиральна) вена; 10 - печінкова вена
Схема будови (і кровопостачання) печінкової часточки: 1 – ворітна вена; 2 – печінкова артерія; 3 - сегментна вена та артерія; 4 - міждолькові вена та артерія; 5 - навколодолькові вена та артерія; 6 – внутрішньодолькові гемокапіляри (синусоїдні судини); 7 – класична печінкова часточка; 8 – центральна вена; 9 - піддолькова (збиральна) вена; 10 - печінкова вена
 Печінка, на відміну від інших органів, отримує кров із двох джерел: артеріальну з власної печінкової артерії, венозну з комірної вени. Воротна вена збирає кров від усіх непарних органів черевної порожнини (шлунка, кишечника, підшлункової залози, селезінки та великого сальника).
Печінка, на відміну від інших органів, отримує кров із двох джерел: артеріальну з власної печінкової артерії, венозну з комірної вени. Воротна вена збирає кров від усіх непарних органів черевної порожнини (шлунка, кишечника, підшлункової залози, селезінки та великого сальника).

 Увійшовши у ворота печінки, обидві судини (печінкова артерія і ворітна вена) розпадаються на пайові, сегментарні і т. д. аж до міждолькових вен і артерій. Ці судини проходять вздовж бічних поверхонь класичних печінкових часточок разом з міждольковою жовчною протокою, утворюючи печінкові тріади. Від міждолькових судин під прямим кутом відходять навколо часточкові судини, що оточують часточку на кшталт кільця. Від навколодолькової вени починаються синусоїдні кровоносні капіляри діаметром до 30 мкм і довжиною 300 -500 мкм, які прямують до центру часточки, де вливаються в центральну вену часточки. На шляху до центральної вені синусоїдні капіляри зливаються з артеріальними капілярами, які відходять від навколодолькової артерії. Вийшовши з часточки, центральна вена впадає в поддольковую. Зливаючись один з одним, піддолькові вени формують більші венозні судини системи печінкових вен, які впадають у нижню порожнисту вену.
Увійшовши у ворота печінки, обидві судини (печінкова артерія і ворітна вена) розпадаються на пайові, сегментарні і т. д. аж до міждолькових вен і артерій. Ці судини проходять вздовж бічних поверхонь класичних печінкових часточок разом з міждольковою жовчною протокою, утворюючи печінкові тріади. Від міждолькових судин під прямим кутом відходять навколо часточкові судини, що оточують часточку на кшталт кільця. Від навколодолькової вени починаються синусоїдні кровоносні капіляри діаметром до 30 мкм і довжиною 300 -500 мкм, які прямують до центру часточки, де вливаються в центральну вену часточки. На шляху до центральної вені синусоїдні капіляри зливаються з артеріальними капілярами, які відходять від навколодолькової артерії. Вийшовши з часточки, центральна вена впадає в поддольковую. Зливаючись один з одним, піддолькові вени формують більші венозні судини системи печінкових вен, які впадають у нижню порожнисту вену.
 Схема будови (та кровопостачання) печінкової часточки: 1 – гілка комірної вени; 2 – гілка печінкової артерії; 3 - сегментна вена та артерія; 4 - міждолькові вена та артерія; 5 - навколодолькові вена та артерія; 6 – внутрішньодолькові кровоносні капіляри (синусоїдні судини); 7 – класична печінкова часточка; 8 – центральна вена; 9 - піддолькова (збиральна) вена; 10 – гілка печінкової вени
Схема будови (та кровопостачання) печінкової часточки: 1 – гілка комірної вени; 2 – гілка печінкової артерії; 3 - сегментна вена та артерія; 4 - міждолькові вена та артерія; 5 - навколодолькові вена та артерія; 6 – внутрішньодолькові кровоносні капіляри (синусоїдні судини); 7 – класична печінкова часточка; 8 – центральна вена; 9 - піддолькова (збиральна) вена; 10 – гілка печінкової вени
 Схема будови печінкової балки: 1 – міждолькова вена; 2 – гепатоцит; 3 – печінкова балка; 4 - синусоїдна судина; 5 - навколо синусоїдний простір (простір Дисе); 6 – центральна вена; 7 – навколо синусоїдний ліпоцит; 8 – жовчний капіляр; 9 – зірчастий макрофагоцит; 10 – ендотеліальна клітина; 11 - міждолькова жовчна протока; 12 – міждолькова артерія
Схема будови печінкової балки: 1 – міждолькова вена; 2 – гепатоцит; 3 – печінкова балка; 4 - синусоїдна судина; 5 - навколо синусоїдний простір (простір Дисе); 6 – центральна вена; 7 – навколо синусоїдний ліпоцит; 8 – жовчний капіляр; 9 – зірчастий макрофагоцит; 10 – ендотеліальна клітина; 11 - міждолькова жовчна протока; 12 – міждолькова артерія
 Частка побудована з радіарно сходяться від периферії до центру печінкових балок. Кожна балка складається із двох рядів печінкових клітин – гепатоцитів. Між двома рядами клітин у межах печінкової балки знаходяться початкові відділи жовчовивідних шляхів – жовчні протоки. Між балками розташовуються синусоїдні капіляри (синусоїди), які сходяться від периферії часточки до її центральної вені (v. centralis). Між часточками є невелика кількість сполучної тканини, у товщі якої розташовані міждолькові жовчні протоки, артерії та вени. Міждолькові протоки, артерія та вена знаходяться поруч, утворюючи так звану печінкову тріаду. Гепатоцити секретують у двох напрямках: у жовчні проточки – жовч, у синусоїди – глюкозу, сечовину, жири, вітаміни. Між гепатоцитами та синусоїдами відбувається двосторонній обмін речовин.
Частка побудована з радіарно сходяться від периферії до центру печінкових балок. Кожна балка складається із двох рядів печінкових клітин – гепатоцитів. Між двома рядами клітин у межах печінкової балки знаходяться початкові відділи жовчовивідних шляхів – жовчні протоки. Між балками розташовуються синусоїдні капіляри (синусоїди), які сходяться від периферії часточки до її центральної вені (v. centralis). Між часточками є невелика кількість сполучної тканини, у товщі якої розташовані міждолькові жовчні протоки, артерії та вени. Міждолькові протоки, артерія та вена знаходяться поруч, утворюючи так звану печінкову тріаду. Гепатоцити секретують у двох напрямках: у жовчні проточки – жовч, у синусоїди – глюкозу, сечовину, жири, вітаміни. Між гепатоцитами та синусоїдами відбувається двосторонній обмін речовин.
 Жовчні проточки не мають власних стінок, починаються сліпо поблизу центральної вени і йдуть до периферії часточки, де відкриваються в міждолькові (навколодолькові) жовчні проточки. Міждолькові жовчні проточки з'єднуються один з одним, збільшуються в діаметрі, утворюють правий і лівий печінкові протоки (ductus hepaticus dexter et sinister).
Жовчні проточки не мають власних стінок, починаються сліпо поблизу центральної вени і йдуть до периферії часточки, де відкриваються в міждолькові (навколодолькові) жовчні проточки. Міждолькові жовчні проточки з'єднуються один з одним, збільшуються в діаметрі, утворюють правий і лівий печінкові протоки (ductus hepaticus dexter et sinister).
 Правий і лівий печінкові протоки (ductus hepaticus dexter et sinister) у воротах печінки з'єднуються в загальну печінкову протоку (ductus hepaticus communis), яка між листками lig. hepatoduodenale з'єднується з міхуровою протокою (ductus cysticus) і утворює загальну жовчну протоку (ductus choledochus).
Правий і лівий печінкові протоки (ductus hepaticus dexter et sinister) у воротах печінки з'єднуються в загальну печінкову протоку (ductus hepaticus communis), яка між листками lig. hepatoduodenale з'єднується з міхуровою протокою (ductus cysticus) і утворює загальну жовчну протоку (ductus choledochus).

 Жовчний міхур (vesica biliaris, s. vesica fellea) має грушоподібну форму, у ньому накопичується та концентрується жовч. Розташований у правому підребер'ї. Його верхня поверхня прилягає до ямки жовчного міхура на вісцеральній поверхні печінки. Вільна нижня поверхня покрита очеревиною, звернена до очеревинної порожнини.
Жовчний міхур (vesica biliaris, s. vesica fellea) має грушоподібну форму, у ньому накопичується та концентрується жовч. Розташований у правому підребер'ї. Його верхня поверхня прилягає до ямки жовчного міхура на вісцеральній поверхні печінки. Вільна нижня поверхня покрита очеревиною, звернена до очеревинної порожнини.
 У жовчного міхура виділяють 3 відділи: 1. Дно (fundus vesicae biliaris) 2. Тіло (corpus vesicae biliaris) 3. Шийку (collum vesicae biliaris). Від шийки починається ductus cysticus. Стінка жовчного міхура утворена 4 шарами: 1. Слизова оболонка вистелена одношаровим циліндричним епітелієм. 2. Підслизова основа тонка. 3. М'язова оболонка утворена одним циркулярним шаром гладких міоцитів. 4. Серозна оболонка (очеревина) покриває жовчний міхур знизу та з боків. Поверхня жовчного, звернена до печінки, покрита адвентицією.
У жовчного міхура виділяють 3 відділи: 1. Дно (fundus vesicae biliaris) 2. Тіло (corpus vesicae biliaris) 3. Шийку (collum vesicae biliaris). Від шийки починається ductus cysticus. Стінка жовчного міхура утворена 4 шарами: 1. Слизова оболонка вистелена одношаровим циліндричним епітелієм. 2. Підслизова основа тонка. 3. М'язова оболонка утворена одним циркулярним шаром гладких міоцитів. 4. Серозна оболонка (очеревина) покриває жовчний міхур знизу та з боків. Поверхня жовчного, звернена до печінки, покрита адвентицією.

 У стінці 12 пк холедох з'єднується з протокою підшлункової залози та разом з ним утворює печінково-підшлункову ампулу (ampulla hepatopancreatica). Ампула відкривається 12 пк на верхівці її великого сосочка. У стінках гирла ампули є сфінктер Одді або m. sphincter ampullae hepatopancreaticae.
У стінці 12 пк холедох з'єднується з протокою підшлункової залози та разом з ним утворює печінково-підшлункову ампулу (ampulla hepatopancreatica). Ампула відкривається 12 пк на верхівці її великого сосочка. У стінках гирла ампули є сфінктер Одді або m. sphincter ampullae hepatopancreaticae.
 У період між процесами травлення їжі сфінктер Одді закритий, жовч накопичується в жовчному міхурі. Під час процесу перетравлення сфінктер Одді відкривається та жовч надходить у 12 пк.
У період між процесами травлення їжі сфінктер Одді закритий, жовч накопичується в жовчному міхурі. Під час процесу перетравлення сфінктер Одді відкривається та жовч надходить у 12 пк.
 Розташовується лише на рівні I-II поперекових хребців. Позаду підшлункової залози – хребет, аорта, нижня порожниста та ліва печінкова вени. Спереду від залози розташовується шлунок.
Розташовується лише на рівні I-II поперекових хребців. Позаду підшлункової залози – хребет, аорта, нижня порожниста та ліва печінкова вени. Спереду від залози розташовується шлунок.
 У підшлункової залози виділяють: 1. Головку (caput pancreatis) 2. Тіло (corpus pancreatis) 3. Хвіст (cauda pancreatis) стикається з селезінкою, нижче від її воріт.
У підшлункової залози виділяють: 1. Головку (caput pancreatis) 2. Тіло (corpus pancreatis) 3. Хвіст (cauda pancreatis) стикається з селезінкою, нижче від її воріт.
 Сaput pancreatis. Зверху, праворуч та знизу охоплена 12 пк. На межі між головкою і тілом є глибока вирізка (incisura pancreatis), в якій проходять верхні артерія артерія і вена.
Сaput pancreatis. Зверху, праворуч та знизу охоплена 12 пк. На межі між головкою і тілом є глибока вирізка (incisura pancreatis), в якій проходять верхні артерія артерія і вена.



 Вивідна протока (головна) підшлункової залози (ductus pancreaticus, вірсунгова протока) йде в товщі залози, ближче до задньої поверхні. Протока починається в ділянці хвоста, проходить через тіло і голівку, приймає по ходу дрібні міждолькові вивідні протоки. Головна протока впадає в просвіт низхідній частині 12 пк, відкривається на її великому сосочку. Стінка кінцевого відділу протоки має сфінктер.
Вивідна протока (головна) підшлункової залози (ductus pancreaticus, вірсунгова протока) йде в товщі залози, ближче до задньої поверхні. Протока починається в ділянці хвоста, проходить через тіло і голівку, приймає по ходу дрібні міждолькові вивідні протоки. Головна протока впадає в просвіт низхідній частині 12 пк, відкривається на її великому сосочку. Стінка кінцевого відділу протоки має сфінктер.
 Додаткова протока підшлункової залози (ductus pancreaticus accesorius, санторінієва протока) формується в області головки залози. Відкривається у просвіт 12 пк на її малому сосочку.
Додаткова протока підшлункової залози (ductus pancreaticus accesorius, санторінієва протока) формується в області головки залози. Відкривається у просвіт 12 пк на її малому сосочку.
Черевина (peritoneum) покриває стінки черевної порожнини та внутрішні органи; загальна поверхня її близько 2 м2. В цілому очеревина складається з парієтальної (peritoneum parietale) та вісцеральної (peritoneum viscerale). Парієтальна очеревина вистилає черевні стінки, вісцеральна - начинки (мал. 275). Обидва листки, стикаючись один з одним, ніби ковзають один про одного. Цьому сприяють м'язи черевних стінок та позитивний тиск у кишковій трубці. У щілини між листками міститься тонкий шар серозної рідини, що зволожує поверхню очеревини, полегшуючи зміщення внутрішніх органів. При переході парієтальної очеревини у вісцеральну утворюються брижі, зв'язки та складки.
Під очеревиною майже скрізь залягає шар підчеревної клітковини (tela subserosa), що складається з пухкої та жирової тканини. Товщина підочеревинної клітковини в різних ділянках черевної порожнини виражена неоднаковою мірою. На передній черевній стінці є її значний шар, але особливо добре клітковина розвинена навколо сечового міхура і нижче пупкової ямки. Це зумовлено тим, що при розтягуванні сечового міхура його верхівка та тіло виходять через симфіз, проникаючи між f. transversalis і парієтальної очеревиною. Підочеревинна клітковина малого тазу та задньої черевної стінки представлена товстим шаром, а на діафрагмі цей шар відсутній. Підочеревинна клітковина добре розвинена в брижі та сальнику очеревини. Вісцеральна очеревина найчастіше зрощена з органами і підочеревинна клітковина зовсім відсутня (печінка, тонкий кишечник) або розвинена помірно (шлунок, товста кишка та ін.).
Брюшина формує замкнутий мішок, тому частина органів виявляється очеревини, що лежить зовні, і покрита нею тільки з одного боку.
275. Розташування вісцерального (зелена лінія) та парієтального (червона лінія) листків очеревини на сагітальному розрізі жінки.
1 - pulmo: 2 - phrenicus; 3 – lig. coronarium hepatis; 4 - recessus superior omentalis; 5 – lig. hepatogastricum; 6 – for. epiploicum; 7 - pancreas; 8 - radix mesenterii; 9-duadenum; 10 - jejunum; 11 - colon sigmoideum; 12 – corpus uteri; 13 – rectum; 14 - excavatio rectouterina; 15 - anus; 16 - vagina; 17 - urethra; 18 - vesica urinaria; 19 - excavatio vesicouterina; 20 - peritoneum parietalis; 21 – omentum majus; 22 - colon transversum; 23 - mesocolon; 24 - bursa omentalis; 25 - ventriculus; 26 - hepar.
Подібне становище органів називається екстраперитонеальним. Екстраперитонеальне положення займають дванадцятипала кишка, за винятком її початкової частини, підшлункова залоза, нирки, сечоводи, передміхурова залоза, піхву, нижній відділ прямої кишки Якщо орган покритий із трьох сторін, це називається мезоперитонеальним положенням. До таких органів відносяться печінка, висхідна та низхідна частини товстої кишки, середня частина прямої кишки, сечовий міхур. Деякі органи покриті очеревиною з усіх боків, тобто лежать інтраперитонеально. Таке положення мають шлунок, худа і здухвинна кишка, червоподібний відросток, сліпа, поперечна ободова, сигмовидна та початок прямої кишки, матка та маткові труби, селезінка.
Топографія парієтальної та вісцеральної очеревини добре видно на сагітальному розрізі тулуба. Умовно єдина очеревинна порожнина поділяється на три поверхи: верхній, середній та нижній (рис. 276).

276. Топографія очеревини верхнього, середнього та нижнього поверхів очеревинної порожнини.
1 - lobus hepatis sinister; 2 – ventriculus; 3 – pancreas; 4 – lien; 5 – bursa omentalis; 6 - mesocolon transversum; 7 - flexura duodenojejunalis; 8 – colon transversum; 9 – ren sinister; 10 - radix mesenteric 11 - aorta; 12 - colon descendens; 13 - mesocolon sigmoideum; 14 - colon sigmoideum; 15 – vesica urinaria; 16 – rectum; 17 - appendix vermiformis; 18 – cecum; 19 - colon ascendens; 20 – duodenum; 21 - flexura coli dextra; 22 - pylorus; 23 – for. epiploicum; 24 – lig. hepatoduodenale; 25 – lig. hepatogastricum.
Верхній поверх обмежений зверху діафрагмою та знизу брижкою поперечної ободової кишки. У ньому розташовані печінка, шлунок, селезінка, дванадцятипала кишка, підшлункова залоза. Парієтальна очеревина з передньої та задньої стінок триває на діафрагму, звідки переходить на печінку у вигляді зв'язок – ligg. coronarium hepatis, falciforme hepatis, triangulare dextrum et sinistrum (див. зв'язки печінки). Печінка, крім заднього її краю, покрита вісцеральною очеревиною; її задній та передній листки зустрічаються біля воріт печінки, де між ним проходять ductus choledochus, v. portae, a. hepatica propria. Подвійний листок очеревини з'єднує печінку з ниркою, шлунком та дванадцятипалою кишкою у вигляді зв'язок – ligg. френікогастримент, hepatogastricum, hepatoduodenale, hepatorenale. Перші три зв'язки формують малий сальник (omentum minus). Листки очеревини малого сальника в ділянці малої кривизни шлунка розходяться, покриваючи її передню та задню стінки. На великій кривизні шлунка вони знову з'єднуються у двошарову пластинку, що звисає вільно у черевній порожнині у вигляді складки на відстані 20-25 см від великої кривизни у дорослої людини. Ця двошарова пластинка очеревини повертає вгору і досягає задньої черевної стінки, де і приростає на рівні II поперекового хребця.
Чотирьохшарова складка очеревини, що звисає попереду тонкого кишечника, називається великим сальником (omentum majus). Діти листки очеревини великого сальника добре виражені.
Двошарова очеревина на рівні II поперекового хребця розходиться у двох напрямках: один листок вистилає задню черевну стінку вище за II поперекового хребця, покриваючи підшлункову залозу і частину дванадцятипалої кишки, і представляє парієтальний листок сальникової сумки. Другий листок очеревини від задньої черевної стінки опускається вниз до поперечної ободової кишки, оточуючи її з усіх боків, і знову повертається до задньої черевної стінки лише на рівні II поперекового хребця. В результаті злиття 4 листків очеревини (двох – великого сальника та двох – поперечної ободової кишки) формується брижа поперечної ободової кишки (mesocolon), яка і становить нижню межу верхнього поверху очеревинної порожнини.
У верхньому поверсі очеревинної порожнини між органами знаходяться обмежені простори та сумки. Праве піддіафрагмальний простір називається печінковою сумкою (bursa hepatica dextra) і представляє вузьку щілину між правою часткою печінки та діафрагмою. Внизу вона повідомляється з правим бічним каналом, який утворений висхідною кишкою і черевною стінкою. Вгорі сумка обмежена вінцевою та серповидною зв'язками.
Ліва піддіафрагмальна сумка (bursa hepatica sinistra) менша, ніж права.
Сальникова сумка (bursa omentalis) є об'ємною порожниною, що вміщає 3-4 л, і значною мірою ізольована від очеревинної порожнини. Сумка обмежена спереду малим сальником і шлунком, шлунково-ободовою зв'язкою, знизу - брижею поперечної ободової кишки, ззаду - парієтальною очеревиною, зверху - діафрагмально-шлунковою зв'язкою. Сальникова сумка повідомляється з очеревинною порожниною сальниковим отвором (for. epiploicum), обмеженим спереду lig. hepatoduodenale, зверху - печінкою, ззаду - lig. hepatorenale, знизу - lig. duodenorenale.
Середній поверх очеревинної порожнини розташовується між брижею поперечної ободової кишки та входом у малий таз. У ньому розміщується тонка кишка та частина товстої кишки.
Нижче брижі поперечної ободової кишки листок очеревини від тонкої кишки переходить на задню черевну стінку і підвішує петлі худої і клубової кишки, утворюючи брижу (mesenterium). Корінь брижі має довжину 18-22 см, прикріплюючись до задньої черевної стінки на рівні II поперекового хребця зліва. Наслідуючи зліва направо і зверху вниз, послідовно перетинаючи аорту, нижню порожню вену, правий сечовод, він закінчується праворуч на рівні клубового зчленування. У брижу проникають кровоносні судини та нерви. Корінь брижі розділяє середній поверх черевної порожнини на правий та лівий брижові синуси.
Права брижова пазуха (sinus mesentericus dexter) розташовується праворуч від кореня брижі; медіально і знизу обмежена брижкою тонкої кишки, зверху - брижею поперечної ободової кишки, праворуч-висхідної ободової кишкою. Парієтальна очеревина, що вистилає цю пазуху, приростає до задньої черевної стінки; за ним лежать праві нирки, сечовода, кровоносні судини для сліпої та висхідної частини товстої кишки.
Ліва брижова пазуха (sinus mesentericus sinister) дещо довша за праву. Її межі: зверху - брижа поперечної ободової кишки (рівень II поперекового хребця), латерально - низхідна частина товстої кишки і брижа сигмовидної кишки, медіально - брижа тонкої кишки. Нижньої межі ліва пазуха не має і продовжується в порожнину малого тазу. Під парієтальною очеревиною проходять аорта, вени та артерії до прямої, сигмовидної та низхідної частини товстої кишки; там же розташовуються лівий сечовод та нижній полюс нирки.
У середньому поверсі очеревинної порожнини розрізняють правий та лівий бічні канали.
Правий бічний канал (canalis lateralis dexter) являє собою вузьку щілину, яка обмежена бічною стінкою живота і висхідною частиною ободової кишки. Зверху канал триває в печінкову сумку (bursa hepatica), а знизу через здухвинну ямку повідомляється з нижнім поверхом очеревинної порожнини (порожнина малого тазу).
Лівий бічний канал (canalis lateralis sinister) розташовується між бічною стінкою та низхідним відділом ободової кишки. Вгорі його обмежує діафрагмально-ободково-кишкова зв'язка (lig. phrenicocolicum dextrum), знизу канал відкривається в здухвинну ямку.
У середньому поверсі очеревинної порожнини є численні заглиблення, утворені складками очеревини та органами. Найбільш глибокі з них розташовуються біля початку худої кишки, кінцевої частини клубової кишки, сліпої кишки та в брижі сигмовидної кишки. Тут ми описуємо ті кишені, які зустрічаються постійно і чітко виражені.
Дванадцятипало-худе поглиблення (recessus duodenojejunalis) обмежено очеревинною складкою кореня брижі ободової кишки та flexura duodenojejunalis. Глибина поглиблення коливається від 1 до 4 см. Характерним є те, що у складці очеревини, що обмежує це заглиблення, містяться гладкі м'язові пучки.
Верхнє ілеоцекальне поглиблення (recessus ileocecalis superior) знаходиться у верхньому кутку, утвореному сліпою кишкою та кінцевим відділом худої кишки. Це поглиблення помітно виражено у 75% випадків.
Нижнє ілеоцекальне поглиблення (recessus ileocecalis inferior) розташовується в нижньому кутку між худою та сліпою кишкою. З латерального боку його також обмежує червоподібний відросток разом із його брижею. Глибина заглиблення 3-8 див.
Позадисліпокишкове поглиблення (recessus retrocecalis) непостійне, утворюється за рахунок складок при переході парієтальної очеревини в вісцеральну і розташовується позаду сліпої кишки. Глибина заглиблення коливається від 1 до 11 см, що залежить від довжини сліпої кишки.
Міжсигмоподібне заглиблення (recessus intersigmoideus) розташовується в брижі сигмовидної кишки зліва (рис. 277, 278).

277. Кишені очеревини (за Є. І. Зайцев). 1 - flexura duodenojejunalis.

278. Кишені брижі сигмовидної кишки (по Є. І. Зайцеву).
Нижній поверх очеревинної порожнини локалізується в малому тазі, де утворюються складки та поглиблення очеревини. Вісцеральна очеревина, що покриває сигмоподібну кишку, Триває на пряму кишку і покриває її верхню частину інтраперитонеально, середню частину - мезоперитонеально, а потім перекидається у жінок на заднє склепіння піхви і задню стінку матки. У чоловіків очеревина із прямої кишки переходить на насіннєві бульбашки та задню стінку сечового міхура. Таким чином, нижня частина прямої кишки довжиною 6-8 см виявляється поза очеревинного мішка.
У чоловіків між прямою кишкою та сечовим міхуром утворюється глибока западина (excavatio rectovesicalis) (рис. 279). У жінок, зважаючи на те, що між цими органами вклинюється матка з трубами, формуються два поглиблення: прямокишково-маточне (excavatio rectouterina) - більш глибоке, з боків обмежене прямокишково-матковою складкою (plica rectouterina), і міхурово-маточне (excavatio vesicouterina), розташоване між сечовим міхуром і маткою (рис. 280). Брюшина передньої та задньої поверхонь стінок матки на її боках з'єднується у широкі маткові зв'язки (ligg. lata uteri), які на бічній поверхні малого таза продовжуються у парієтальну очеревину. У верхньому краї кожного широкого маткового зв'язування залягає маткова трубка; до неї прикріплюється яєчник і між її листками проходить кругла зв'язка матки.

279. Відношення очеревини малого тазу на сагіттальному розпилі у чоловіка (схема).
1 - excavatio rectovesicalis; 2 – rectum; 3 – vesica urinaria; 4 – prostata; 5 – m. sphincter ani externus; 6 – urethra.

280. Відношення очеревини малого тазу на сагіттальному розпилі у жінки (схема).
1 – peritoneum parietale; 2 – rectum; 3 – uterus; 4 - excavatio rectouterina; 5 – vesica urinaria; 6 – vagina; 7 – urethra; 8 - excavatio vesicouterina; 9 – tuba uterina; 10 – ovarium; 11 – lig. suspensorium оварії.
Брюшина бічних стінок таза безпосередньо з'єднана з очеревиною задньої та передньої стінок. У пахвинній ділянці очеревина покриває ряд утворень, формуючи складки та ямки. По середній лінії на передній стінці очеревини є серединна пупкова складка (plica umbilicalis mediana), що покриває однойменну зв'язку сечового міхура. З боків сечового міхура розташовуються пупкові артерії (аа. umbilicales), прикриті медіальними пупковими складками (plicae umbilicales mediales). Між серединною та медіальними складками є надміхурові ямки (fossae supravesicales), які краще виражені при випорожненому сечовому міхурі. Латеральніше на 1 см від plica umbilicalis medialis знаходиться бічна пупкова складка (plica umbilicalis lateralis), що виникла внаслідок проходження а. і. v. epigastricae inferiores. Латеральне plica umbilicalis lateralis формується латеральна пахова ямка (fossa inguinalis lateralis), яка відповідає внутрішньому отвору пахового каналу. Брюшина між plica umbilicalis medialis та plica umbilicalis lateralis покриває медіальну пахвинну ямку (fossa inguinalis medialis).
Порожнина очеревини поперечної ободової кишкою та її брижею ділиться на два поверхи:
Верхній поверх– розташований вище поперечної ободової кишки та її брижі. Вміст: печінка, селезінка, шлунок, частково дванадцятипала кишка; права та ліва печінкові, підпечінкова, передшлункова та сальникова сумки.
Нижній поверх– розташований нижче поперечної ободової кишки та її брижі. Вміст: петлі худої та здухвинної кишок; сліпа кишка та червоподібний відросток; ободова кишка; бічні канали та брижові синуси.
Корінь брижі поперечної ободової кишки йде праворуч наліво від правої нирки, трохи нижче її середини, до середини лівої. На своєму шляху він перетинає: середину нисхідної частини дванадцятипалої кишки; головку підшлункової залози і йде верхнім краєм тіла залози.
Сумки верхнього поверху черевної порожнини
Права печінкова сумка розташовується між діафрагмою і правою часткою печінки і обмежена позаду правої вінцевої
зв'язкою печінки, ліворуч – серповидною зв'язкою, а праворуч і знизу відкривається в підпечінкову сумку і правий бічний канал.
Ліва печінкова сумка лежить між діафрагмою та лівою часткою печінки та обмежена ззаду лівою вінцевою зв'язкою печінки, праворуч – серповидною зв'язкою, зліва – лівою трикутною зв'язкою печінки, а спереду повідомляється з передшлунковою сумкою.
Передшлункова сумка розташовується між шлунком і лівою часткою печінки і обмежена спереду нижньою поверхнею лівої частки печінки, ззаду – малим сальником та передньою стінкою шлунка, зверху – воротами печінки та повідомляється підпечінковою сумкою та нижнім поверхом черевної порожнини через передсальникову щілину.
Підпечінкова сумка обмежена спереду та зверху нижньою поверхнею правої частки печінки, знизу – поперечною ободовою кишкою та її брижею, зліва – воротами печінки та праворуч відкривається у правий бічний канал.
Сальникова сумка утворює замкнуту кишеню позаду шлунка і складається з присінка ішлунково-підшлункового мішка.
Напередодні сальникової сумкиобмежено зверху хвостатою часткою печінки, спереду – малим сальником, знизу – двенадцатиперстной кишкою, ззаду – пристінковою частиною очеревини, що лежить на аорті і нижній порожній вені.
Сальниковеотвіробмежено спереди печінково-дванадцятипалої зв'язкою, в якій закладені печінкова артерія, загальна жовчна протока і ворітна вена, знизу – дванадцятипало-нирковою зв'язкою, ззаду – печінково-нирковою зв'язкою, зверху – хвостатою часткою печінки.
Шлунково-підшлунковий мішокобмежений спереду задньою поверхнею малого сальника, задньою поверхнею шлунка та задньою поверхнею шлунково-ободової зв'язки, ззаду – парієтальної очеревиною, що вистилає підшлункову залозу, аорту та нижню порожнисту вену, зверху – хвостатою часткою печінки, знизу – бри. , ліворуч-шлунково-селезінкової і нирково-селезінкової зв'язками.
Топографічна анатомія шлунка
Голотопія:ліве підребер'я, власне надчеревна область.
Скелетотопія:
кардіальний отвір – ліворуч від Th XI (ззаду хряща VII
дно - Th X (V ребро по лівій середньоключичній лінії);
воротар - L1 (VIII праве ребро по серединній лінії).
Синтопія:вгорі – діафрагма та ліва частина печінки, ззаду та зліва – підшлункова залоза, ліва нирка, наднирник та селезінка, спереду – черевна стінка, внизу – поперечна ободова кишка та її брижа.
1. Верхній поверх порожнини очеревинирозпадається на т ри сумки: bursa hepatica, bursa pregastrica та bursa omentalis. Bursa hepaticaохоплює праву частку печінки та відокремлюється від bursa pregastricaза допомогою lig. falciforme hepatis; позаду вона обмежена lig. coronarium hepatis. В глибині bursa hepatica, під печінкою,промацується верхній кінець правої нирки з наднирковою залозою. Bursa pregastricaохоплює ліву частку печінки, передню поверхню шлунка та селезінку; по задньому краю лівої частки печінки проходить ліва частина вінцевої зв'язки; селезінка з усіх боків покрита очеревиною, і лише в області воріт її очеревина переходить із селезінки на шлунок, утворюючи lig. gastrolienale, і на діафрагму - lig. phrenicolienale.
Bursa omentalis, сальникова сумка,
є частиною загальної порожнини очеревини, що лежить позаду шлунка і малого сальника. До складу малого сальника, omentum minus,входять, як було зазначено, дві зв'язки очеревини: lig. hepatogastricum, що йде від вісцеральної поверхні та воріт печінки до малої кривизни шлунка; lig. hepatoduodenale, що з'єднує ворота печінки з pars superior duodeni. Між листками lig. hepatoduodenaleпроходять загальна жовчна протока (праворуч), загальна печінкова артерія (ліворуч) і ворітна вена (ззаду і між цими утвореннями), а також лімфатичні судини, вузли та нерви.Порожнина сальникової сумкиповідомляється із загальною порожниною очеревини лише за допомогою порівняно вузького foramen epipldicum. Foramen epiploicumобмежено зверху хвостатою часткою печінки, спереду - вільним краєм lig. hepatoduodenale, знизу - верхньою частиною дванадцятипалої кишки, ззаду - листком очеревини, що покриває нижню порожнисту вену, що проходить тут, а більш назовні - зв'язкою, що переходить з заднього краю печінки на праву нирку, lig. hepatorenale. Частина сальникової сумки, що безпосередньо примикає до сальникового отвору і розташована позаду lig. hepatoduodenale, зветься напередодні - vestibulum bursae omentalis; зверху воно обмежене хвостатою часткою печінки, а знизу - duodenum та головкою pancreas.
Верхньою стінкою сальникової сумкислужить нижня поверхня хвостатої частки печінки, причому processus papillaris висить у самій сумці. Парієтальний листок очеревини, що утворює задню стінку сальникової сумки, покриває розташовані тут аорту, нижню порожнисту вену, підшлункову залозу, ліву нирку та наднирковий залозу. По передньому краю pancreas парієтальний листок очеревини відходить від pancreas і продовжується вперед і вниз як передній лист mesocolon transversum або, точніше, задньої пластинки великого сальника, зрощеною з mesocolon transversum, утворюючи нижню стінку сальникової сумки.

Ліву стінку сальникової сумки складають зв'язки селезінки: шлунково-селезінкова, lig. gastrolienale, і діафрагмально-селепочию, lig. phrenicosplenicum.
Великий сальник, omentum majus,
у вигляді фартуха звисає вниз від colon transversum, прикриваючи на більшому або меншому протягом петлі тонкої кишки; свою назву отримав від наявності в ньому жиру. Він складається з 4 листків очеревини, зрощених як пластинок.Передньою платівкою великого сальника служать два листки очеревини, що відходять вниз від великої кривизни шлунка і проходять попереду colon transversum, з якої вони зростаються, причому перехід очеревини зі шлунка на colon transversum зветься lig. gastrocolicum.
Зазначені два листки сальника можуть опускатися попереду петель тонкої кишки майже рівня лобкових кісток, потім вони загинаються в задню пластинку сальника, отже вся товща великого сальника складається з чотирьох листків; із петлями тонких кишок листки сальника нормально не зростаються. Між листками передньої пластинки сальника і листками задньої є щілинна порожнина, сполучена вгорі з порожниною сальникової сумки, але у дорослого листки зазвичай зростаються один з одним, так що порожнина великого сальника на великому протязі облітерується.
За великою кривизною шлунка порожнина іноді й у дорослого на більшому чи меншому протязі продовжується між листками великого сальника.
У товщі великого сальника розташовуються лімфатичні вузли, nodi lymphatici omentales, що відводять лімфу від великого сальника та поперечної ободової кишки.
Навчальне відео анатомія поверхів, каналів, сумок, кишень очеревини та сальникового отвору
ТОПОГРАФІЧНА АНАТОМІЯ ВЕРХНЬОГО ПОВЕРХ ЧЕРВНОЇ ПОРОЖНИНИ
Порожнина живота – простір, вистелений зсередини внутрішньочеревною фасцією.
Межі: зверху – діафрагма, знизу – прикордонна лінія, спереду – переднебокова стінка, ззаду – задня стінка живота.
Відділи:
черевна (очеревинна) порожнина – простір, обмежений парієтальним листком очеревини;
заочеревинний простір - простір, що знаходиться між парієтальною очеревиною і внутрішньочеревною фасцією, що вистилає зсередини задню стінку живота.
Брюшина
Брюшина - серозна оболонка, що зсередини вистилає стінки живота і покриває більшість його органів. Відділи:
Парієтальна(пристіночна) очеревина– вистилає стінки живота.
Вісцеральна очеревина– покриває органи черевної порожнини.
Варіанти покриття органів очеревини:
інтраперитонеальне – з усіх боків; мезоперитонеальне – з трьох сторін (одна сторона не
покрита); екстраперитонеальне – з одного боку.
Властивості очеревини : вологість, гладкість, блиск, еластичність, бактерицидність, склеюваність.
Функції очеревини : фіксуюча, захисна, виділяє, всмоктує, рецепторна, провідникова, депонує (кров).
Хід очеревини
З передньої черевної стінки очеревина переходить на нижню увігнуту поверхню діафрагми, далі - на верхню по-
верхність печінки і утворює дві зв'язки: одну в сагітальній площині – серповидну, другу у передній площині – коронарну зв'язку печінки. З верхньої поверхні печінки очеревина переходить на нижню її поверхню і, підійшовши до воріт печінки, зустрічається з листком очеревини, що йде до печінки із задньої черевної стінки. Обидва листки йдуть до малої кривизни шлунка та верхньої частини дванадцятипалої кишки, утворюючи малий сальник. Покриваючи шлунок з усіх боків, листки очеревини з великої його кривизни спускаються вниз і, завертаючись, повертаються і підходять попереду поперечно-ободової кишки до тіла підшлункової залози, утворюючи великий сальник. В області тіла підшлункової залози один листок піднімається вгору, утворюючи задню стінку черевної порожнини. Другий листок йде до поперечно-ободової кишки, покриває її з усіх боків, повертається назад, формуючи брижку кишки. Потім листок спускається вниз, покриває тонку кишку з усіх боків, формує її брижу і брижу сигмовидної кишки і спускається в порожнину малого таза.
Поверхи черевної порожнини
Порожнина очеревини поперечної ободової кишкою та її брижею ділиться на два поверхи:
Верхній поверх– розташований вище поперечної ободової кишки та її брижі. Вміст: печінка, селезінка, шлунок, частково дванадцятипала кишка; права та ліва печінкові, підпечінкова, передшлункова та сальникова сумки.
нижній поверх– розташований нижче поперечної ободової кишки та її брижі. Вміст: петлі худої та під-здихової кишок; сліпа кишка та червоподібний відросток;
ободова кишка; бічні канали та брижові синуси. Корінь брижі поперечної ободової кишки йде праворуч наліво від правої нирки, трохи нижче її середини, до середини лівої. На своєму шляху він перетинає: середину низхідної частини дванадцятипалої кишки; голівку підшлуноч-
ної залози і йде верхнім краєм тіла залози.
Сумки верхнього поверху черевної порожнини
Права печінкова сумка розташовується між діафрагмою і правою часткою печінки і обмежена ззаду правою вінцевою
зв'язкою печінки, ліворуч – серповидною зв'язкою, а праворуч і знизу відкривається у підпечінкову сумку та правий бічний канал.
Ліва печінкова сумка лежить між діафрагмою та лівою часткою печінки і обмежена ззаду лівою вінцевою зв'язкою печінки, праворуч – серповидною зв'язкою, ліворуч – лівою трикутною зв'язкою печінки, а спереду повідомляється з передшлунковою сумкою.
Передшлункова сумка розташовується між шлунком та лівою часткою печінки та обмежена спереду нижньою поверхнею лівої частки печінки, ззаду – малим сальником та передньою стінкою шлунка, зверху – воротами печінки та повідомляється з підпечінковою сумкою та нижнім поверхом черевної порожнини через передсальникову щілину.
Підпечінкова сумка обмежена спереду і зверху нижньою поверхнею правої частки печінки, знизу – поперечної ободової кишкою та її брижею, зліва – воротами печінки і праворуч відкривається у правий бічний канал.
Сальникова сумка утворює замкнуту кишеню позаду шлунка і складається з присінка та шлунково-підшлункового мішка.
Напередодні сальникової сумкиобмежено зверху хвоста-
тією часткою печінки, спереду – малим сальником, знизу – двена-дцатиперстной кишкою, ззаду – пристінковою частиною очеревини, що лежить на аорті та нижній порожній вені.
Сальниковий отвіробмежено спереду печінково-дванадцятипалої зв'язкою, в якій закладені печінкова артерія, загальна жовчна протока і ворітна вена, знизу – дванадцятипало-нирковою зв'язкою, ззаду – печінково-нирковою зв'язкою, зверху – хвостатою часткою печінки.
Шлунково- підшлунковий мішокобмежений спереду зад-
ній поверхнею малого сальника, задньої поверхнею шлунка і задньої поверхнею шлунково-ободової зв'язки, ззаду - парієтальної очеревиною, що вистилає підшлункову залозу, аорту і нижню порожнисту вену, зверху - хвостатою часткою печінки, знизу - брижкою -дочно-селезінкової та нирково-селезінкової зв'язками.
Топографічна анатомія шлунка Голотопія: ліве підребер'я, власне надчеревна про-
Скелетотопія:
кардіальний отвір - ліворуч від Th XI (ззаду хряща VII ребра);
дно - Th X (V ребро по лівій середньоключичній лінії); воротар - L1 (VIII праве ребро по серединній лінії).
Синтопія: вгорі-діафрагма і ліва частка печінки, ззаду
ліворуч – підшлункова залоза, ліва нирка, наднирник і селезінка, спереду – черевна стінка, внизу – поперечна ободкова кишка та її брижа.
Зв'язки шлунка:
Печінково- шлункова зв'язка– між воротами печінки та малою кривизною шлунка; містить ліву та праву шлункові артерії, вени, гілки блукаючих стовбурів, лімфатичні судини та вузли.
Діафрагмально- стравохідна зв'язка– між діафрагмою,
стравоходом та кардіальною частиною шлунка; містить гілка лівої шлункової артерії.
Шлунково- діафрагмальна зв'язкаутворюється в результаті переходу парієтальної очеревини з діафрагми на передню стінку дна та частково кардіальну частину шлунка.
Шлунково- селезінкова зв'язка– між селезінкою та великою кривизною шлунка; містить короткі артерії та вени шлунка.
Шлунково- обвідкова зв'язка– між великою кривизною шлунка та поперечної ободової кишкою; містить праву та ліву шлунково-сальникові артерії.
Шлунково- підшлункова зв'язкаутворюється при перехо-
де очеревини з верхнього краю підшлункової залози на задню стінку тіла, кардії та дна шлунка; містить ліву шлункову артерію.
Кровопостачання шлунказабезпечується системою черевного ствола.
Ліва шлункова артеріяділиться на висхідну харчоводу і низхідну гілки, які, проходячи по малій кривизні шлунка зліва направо, віддають передні і задні гілки.
Права шлункова артеріяпочинається від власної печінкової артерії. У складі печінково-дванадцятипалої зв'язки артерія досягає пилориче-
ської частини шлунка і між листками малого сальника вздовж малої кривизни прямує вліво назустріч лівої шлункової артерії, утворюючи артеріальну дугу малої кривизни шлунка.
Ліва шлунково- сальникова артеріяє гілкою селезінкової артерії і знаходиться між листками шлунково-селезенкової та шлунково-ободової зв'язок уздовж великої кривизни шлунка.
Права шлунково- сальникова артеріяпочинається від шлунково-дванадцятипалої артерії і прямує праворуч наліво по великій кривизні шлунка назустріч лівій шлунково-сальниковій артерії, утворюючи вздовж великої кривизни шлунка другу артеріальну дугу.
Короткі шлункові артеріїв кількості 2-7 гілок відходять від селезінкової артерії і, проходячи в шлунково-селезінковій зв'язці, досягають дна по великій кривизні
Відня шлунка супроводжують однойменні артерії і впадають у ворітну вену або в один з її коренів.
Лімфовідтікання
Відводять лімфатичні судини шлунка впадають у лімфатичні вузли першого порядку, розташовані в малому сальнику, що знаходяться по великій кривизні, біля воріт селезінки, вздовж хвоста і тіла підшлункової залози, в підпілоричні та верхні брижові лімфатичні вузли. Відводять судини від усіх перелічених лімфатичних вузлів першого порядку прямують у лімфатичні вузли другого порядку, які розташовуються поблизу черевного ствола. З них лімфа відтікає в поперекові лімфатичні вузли.
Іннервація шлунказабезпечується симпатичною іпарасимпатичною частинами вегетативної нервової системи. Основні симпатичні нервові волокна прямують до шлунка з черевного сплетення, вступають і поширюються в органі вздовж поза- та внутрішньоорганних судин. Парасимпатичні нервові волокна в шлунок надходять від правого і лівого блукаючих нервів, які нижче діафрагми формують передній і задній блукаючі стовбури.
Топографічна анатомія дванадцятипалої кишки Голотопія: у надчеревній та пупковій областях.
У дванадцятипалій кишці розрізняють чотири відділи: верхній, низхідний, горизонтальний і висхідний.
Верхня частина ( цибулина ) дванадцятипалої кишки розташовується між воротарем шлунка та верхнім вигином дванадцятипалої кишки.
Ставлення до очеревини: покрита інтраперитонеально в початковій, мезоперитонеально в середній частинах.
Скелетотопія- L1.
Синтопія: зверху жовчний міхур, знизу головка підшлункової залози, спереду антральна частина шлунка.
низхідна частина дванадцятипалої кишки утворює більш менш виражений вигин вправо і йде від верхнього до нижнього вигинів. У цю частину відкриваються загальна жовчна протока і протока підшлункової залози на великому сосочку дванадцятипалої кишки. Трохи вище його може розташовуватися непостійний малий дуоденальний сосочок, на якому відкривається додаткова протока підшлункової залози.
Ставлення до очеревини:
Скелетотопія- L1-L3.
Синтопія: зліва головка підшлункової залози, ззаду та справа права нирка, права ниркова вена, нижня порожниста вена та сечовод, спереду брижа поперечної ободової кишки та петлі тонкої кишки.
Горизонтальна частина дванадцятипалої кишки йде від нижнього вигину до перетину з верхніми брижовими судинами.
Ставлення до очеревини: розташована ретроперитонеально.
Скелетотопія- L3.
Синтопія: зверху головка підшлункової залози, позаду нижня порожниста вена та черевна аорта, спереду та знизу петлі тонкої кишки.
Висхідна частина дванадцятипалої кишки йде від перетину з верхніми брижовими судинами вліво і вгору до дванадцятипалого-щещекишечного вигину і фіксована зв'язкою дванадцятипалої кишки.
Ставлення до очеревини: розташована мезоперитонеально.
Скелетотопія- L3-L2.
Синтопія: зверху нижня поверхня тіла підшлункової залози, ззаду нижня порожниста вена і черевна аорта, спереду і знизу петлі тонкої кишки.
Зв'язки дванадцятипалої кишки
Печінково- дванадцятипала зв'язка– між воротами печінки і початковим відділом дванадцятипалої кишки і містить власну печінкову артерію, розташовану у зв'язці зліва, загальна жовчна протока, що знаходиться праворуч, а між ними і ззаду – воротну вену.
Дванадцятипале- ниркова зв'язкау вигляді складки брю-
шини натягнута між зовнішнім краєм низхідної частини киш-ки та правою ниркою.
Кровопостачання дванадцятипалої кишкизабезпечи-
ється із системи черевного стовбура і верхньої брижової артерії.
Задня та передня верхні підшлунково- дванадцяти-
персні артеріївідходять від шлунково-дванадцятипалої артерії.
Задня і передня нижня підшлунково-
дванадцятипалі артеріївідходять від верхньої брижової артерії, що йдуть назустріч двом верхнім і з'єднуються з ними.
Відня дванадцятипалої кишки повторюють перебіг одноіменних артерій і відводять кров у систему ворітної вени.
Лімфовідтікання
Відводять лімфатичні судини впадають у лімфовузли першого порядку, якими є верхні та нижні підшлунково-дванадцятипалі вузли.
Іннерваціядванадцятипалої кишки здійснюється з черевного, верхнього брижового, печінкового і панкреатичного нервових сплетень, а також гілками обох блукаючих нервів.
Кишковий шов
Кишковий шов – збірне поняття, що поєднує всі види швів, які накладають на порожні органи (харч-вод, шлунок, тонку та товсту кишки).
Основні вимоги, що пред'являються до кишкового шва:
Герметичність– досягається шляхом дотику серозних оболонок зшиваються поверхонь.
Гемостатичність– досягається захопленням в шов підслизової основи порожнього органу (шов повинен забезпечувати гемостаз, але без значного порушення кровопостачання стінки органа по лінії шва).
Адаптаційність– шов повинен виконуватись з урахуванням футлярної будови стінок травного тракту для оптимального зіставлення один з одним однойменних оболонок кишкової трубки.
Міцність– досягається шляхом захоплення в шов підслизового шару, де розташовується велика кількість еластичних волокон.
Асептичність(чистота, неінфікованість) - ця вимога виконується, якщо не захоплюється в шов слизова оболонка органу (застосування «чистих» однорядних швів або занурення наскрізних (інфікованих) швів «чистим» серозно-м'язовим швом).
стінці порожнистих органів черевної порожнини розрізняють чотири основні шари: слизову оболонку; підслизовий шар; м'язовий шар; серозний шар.
Серозна оболонка має виражені пластичні властивості (наведені в зіткнення за допомогою швів поверхні серозної оболонки через 12-14 год міцно склеюються між собою, а через 24-48 год з'єднані поверхні серозного шару міцно зростаються один з одним). Таким чином, накладання швів, що зближують серозну оболонку, забезпечує герметичність кишкового шва. Частота таких швів повинна бути не рідше 4 стібків на 1 см довжини ділянки, що зшивається. М'язова оболонка надає еластичність лінії швів і тому її захоплення є неодмінним атрибутом практично будь-якого виду кишкового шва. Підслизовий шар забезпечує механічну міцність кишкового шва, а також хорошу васкуляризацію зони шва. Тому з'єднання країв кишки виробляють завжди із захопленням підслизової основи. Слизова оболонка не має механічної міцності. З'єднання країв слизової оболонки забезпечує хорошу адаптацію країв рани та захищає лінію шва від проникнення інфекції з просвіту органу.
Класифікація кишкових швів
Залежно від способу накладання
ручний;
механічний– накладається спеціальними апаратами;
комбінований.
Залежно від , які шари стінки захоплюють - ються у шов
сіро- серозні; серозно- м'язові;
слизово- підслизові; серйозно- м'язово- підслизові;
серозно- м'язово- підслизово- слизові(наскрізні).
Наскрізні шви є інфікованими («брудними»).
Шви, що не проходять через слизову оболонку, називають неінфікованими («чистими»).
Залежно від рядності кишкових швів
однорядні шви(Біра-Пирогова, Матешука) - нитку проходить через краї серозної, м'язової оболонок та підслизової основи (без захоплення слизової оболонки), що забезпечує хорошу адаптацію країв та надійне занурення у просвіт кишки слизової оболонки без додаткової її травматизації;
дворядні шви(Альберта) - використовується як першого ряду наскрізний шов, поверх якого (другим рядом) накладають серозно-м'язовий шов;
трирядні шви– використовується як перший ряду наскрізний шов, поверх якого другим і третім рядом накладають серозно-м'язові шви (зазвичай використовуються для накладання на товсту кишку).
Залежно від особливостей проведення швів через стінку краю рани
крайові шви; шви, що обертають;
шви, що вивертають; комбіновані обертово- шви, що вивертаються.
За методикою накладання
вузлові; безперервні.
ОПЕРАЦІЇ НА ШЛУНКУ
Оперативні втручання, що виконуються на шлунку, поділяються на паліативні та радикальні. До паліативних операцій відносяться: ушивання прободної виразки шлунка, накладання гастростоми і гастроентероанастомозу. До радикальних операцій на шлунку відносять видалення частини (резекція) або всього шлунка (гастректомія).
Паліативні операції на шлунку Гастростомія– накладання штучного свища шлунок
Показання : поранення, свищі, опіки та рубцеві звуження стравоходу, неоперабельний рак глотки, стравоходу, кардіального відділу шлунка.
Класифікація :
трубчасті нориці– для створення та функціонування застосовують гумову трубку (способи Вітцеля та Штам-ма-Сенна-Кадера); є тимчасовими та, як правило, самостійно закриваються після видалення трубки;
губоподібні нориці– штучний вхід формують з стінки шлунка (метод Топровера); є постійними, тому що для їх закриття потрібна хірургічна операція.
Гастростомія по Вітцелю
трансректальна лівостороння пошарова лапаротомія завдовжки 10-12 см від реберної дуги вниз;
виведення в рану передньої стінки шлунка, на яку між малою і великою кривизнами по довгій осі укладається гумова трубка, так, щоб її кінець розташовувався в області пілоричного відділу;
накладання 6-8 вузлових серозно-м'язових швів з обох боків від трубки;
занурення трубки в сіро-серозний канал, утворений передньою стінкою шлунка шляхом зав'язування швів;
накладання кисетного шва в області пілоруса, розтин стінки шлунка всередині шва, введення кінця трубки в порожнину шлунка;
затягування кисетного шва та накладання поверх нього 2-3 серозно-м'язових швів;
виведення іншого кінця трубки через окремий розріз по зовнішньому краю лівого прямого м'яза;
фіксація стінки шлунка (гастропексія) вздовж утвореного краю до парієтальної очеревини і до задньої стінки волога прямого м'яза живота декількома серозно-м'язовими швами.
Гастростомія по Штаму- Сенну- Кадеру
трансректальний доступ; виведення передньої стінки шлунка в рану та накладання
ближче до кардії трьох кисетних швів (у дітей два) на відстані 1,5-2 см один від одного;
розкриття порожнини шлунка в центрі внутрішнього кисетного шва та введення гумової трубки;
послідовне затягування кисетних швів, починаючи з внутрішнього;
виведення трубки через додатковий розріз м'яких тканин;
гастропексія.
При створенні трубчастих нориць необхідно ретельно фіксувати передню стінку шлунка до парієтальної очеревини. Цей етап операції дозволяє ізолювати черевну порожнину від зовнішнього середовищаі запобігти серйозним ускладненням.
Губоподібна гастростомія по Топроверу
оперативний доступ; виведення передньої стінки шлунка в операційну рану
у вигляді конуса та накладання на неї 3 кисетних швів на відстані 1-2 см один від одного, не затягуючи їх;
розсічення стінки шлунка на вершині конуса та введення всередину товстої трубки;
почергове затягування кисетних швів, починаючи з зовнішнього (навколо трубки утворюється гофрований циліндр зі стінки шлунка, вистелений слизової оболонкою);
підшивання стінки шлунка на рівні нижнього кисетного шва до парієтальної очеревини, на рівні другого шва – до
піхву прямого м'яза живота, на рівні третього - до шкіри;
після завершення операції трубка видаляється і вставляється лише на час годування.
Гастроентеростомія(Соустя між шлунком і тонкою кишкою) виконується при порушенні прохідності пилорического відділу шлунка (неоперабельні пухлини, рубцевий стеноз та ін) з метою створення додаткового шляху для відведення шлункового вмісту в худу кишку. Залежно від положення кишкової петлі по відношенню до шлунка і поперечноободової кишки розрізняють наступні види гастроентероанастомозів:
передній попередободний гастроентероанастомоз;
задній попередободний гастроентероанастомоз;
передній позадіободний гастроентероанастомоз;
задній позадіободний гастроентероанастомоз. Застосовують найчастіше перший і четвертий варіанти опе-
При накладенні переднього передободного співустя від flexura duodenojejunalis відступають 30-45 см (анастомоз на довжину-
ної петлі) і додатково, з метою профілактики розвитку «порочного кола», формують анастомоз між петлями худої кишки, що приводить і відводить, за типом «бік у бік». При накладенні заднього позадіободного анастомозу від flexura duo-denojejunalis відступають 7-10 см (анастомоз на короткій петлі). Для правильного функціонування анастомозів їх накладають ізоперистальтично (приводить петля повинна бути розташована ближче до кардіального відділу шлунка, а відвідна - ближче до антрального).
Тяжке ускладнення після операції накладання шлунково-кишкового сполучення – « порочне коло» - З'являється, найчастіше, при передньому анастомозі при відносно довгій петлі. Вміст зі шлунка надходить в антиперистальтичному напрямку в коліну худої кишки, що приводить (внаслідок переважання моторної сили шлунка) і далі - назад в же-лудок. Причинамицього грізного ускладнення є: неправильне підшивання петлі кишки по відношенню до осі шлунка (в антиперистальтичному напрямку) та утворення так званої «шпори».
Щоб уникнути розвитку порочного кола внаслідок утворення «шпори», що приводить кінець худої кишки додатковими серозно-м'язовими швами, зміцнюється до шлунка на 1,5-2 см вище анастомозу. Це перешкоджає перегину кишки та утворенню «шпори».
Зашивання прободної виразки шлунка та дванадцятипалої кишки
При прободній виразці шлунка можливе виконання двох видів термінових оперативних втручань: ушивання прободної виразки або резекція шлунка разом з виразкою.
Показання до ушивання прободної виразки :
хворим у дитячому та молодому віці; в осіб із коротким виразковим анамнезом;
у літніх людей із супутньою патологією (серцево-судинна недостатність, цукровий діабет та ін.);
якщо з моменту перфорації минуло понад 6 годин; при недостатньому досвіді хірурга.
При ушиванні перфораційного отвору необхідно
дотримуватися наступних правил:
дефект у стінці шлунка або дванадцятипалої кишці зазвичай ушивається двома рядами серозно-м'язових швів Ламбера;
лінія швів повинна бути спрямована перпендикулярно до поздовжньої осі органу (щоб уникнути стенозу просвіту шлунка або дванадцятипалої кишки);
Радикальні операції на шлунку
До радикальних операцій відносяться резекція шлунка та гастроктомія. Основними показаннями для виконання цих втручань є: ускладнення виразкової хвороби шлунка і дванадцятипалої кишки, доброякісні та злоякісні пухлини шлунка.
Класифікація :
Залежно від локалізації частини органу, що видаляється.:
проксимальні резекції(видаляється кардіальний відділ і частина тіла шлунка);
дистальні резекції(видаляється антральний відділ і частина тіла шлунка).
Залежно від об'єму частини шлунка, що видаляється.:
економні - резекція 1/3-1/2 шлунка;
великі – резекція 2/3 шлунка;
субтотальні – резекція 4/5 шлунка.
Залежно від форми частини шлунка, що видаляється.:
клиноподібні;
ступінчасті;
циркулярні.
Етапи резекції шлунка
Мобілізація(скелетування) частини, що видаляється-
лудка– перетин судин шлунка по малій та великою кривизною між лігатурами протягом ділянки резекції. Залежно від характеру патології (виразка або рак) визначається обсяг частини шлунка, що видаляється.
Резекція– видаляється намічена для резекції частина шлунка.
Відновлення безперервності травної трубки(гастродуоденоанастомоз або гастроентероа-настомоз ).
цьому відношенні існує два основних типи опера-
Операція за способом Більрот-1 - створення анастомозу «кінець у кінець» між куксами шлунка і куксами дванадцятипалої кишки.
Операція за способом Більрот-2 – утворення анастомозу «бік у бік» між куксами шлунка і петлею худої кишки, закриття кукси дванадцятипалої кишки ( у класі-
чеському варіанті не застосовується).
Операція за способом Більрот-1 має важливу перевагу в порівнянні зі способом Більрот-2: вона фізіологічна, т.к. не порушується природний пасаж їжі із шлунка у 12-палу кишку, тобто. остання не вимикається з травлення.
Однак завершити операцію з Більрот-1 можна тільки при «малих» резекціях шлунка: 1/3 або антрумрезекції. У решті випадків, через анатомічні особливості (за-
очеревинне розташування більшої частини дванадцятипалої кишки і фіксації кукси шлунка до стравоходу), сформувати гастродуоденальний анастомоз дуже складно (висока ймовірність розбіжності швів через натяг).
В даний час при резекції не менше 2/3 шлунка застосовують операцію Більрот-2 модифікації Гофмейстера-Фінстерера. Суть цієї модифікації полягає в наступному:
куксу шлунка з'єднується з худою кишкою на кшталт анастомозу «кінець убік»;
ширина анастомозу становить 1/3 просвіту кукси-лудка;
анастомоз фіксується у «вікні» брижі поперечно-ободової кишки;
петля худої кишки, що приводить, підшивається двома-трьома вузловими швами до культу шлунка для профілактики закидання в неї харчових мас.
Найголовнішим недоліком всіх модифікацій операції з Більрот-2 є вимикання дванадцятипалої кишки із травлення.
У 5-20% хворих, що перенесли резекцію шлунка, розвиваються хвороби «оперованого шлунка»: демпінг-синдром, синдром наводить петлі (закидання харчових мас в петлю тонкої кишки), пептичні виразки, рак кукси-лудка та ін Нерідко таких пацієнтів доводиться оперувати повторно - виконувати реконструктивну операцію, яка має дві мети: видалення патологічного вогнища (виразка, пухлина) і включення дванадцятипалої кишки в травлення.
При поширеному раку шлунка виконують шлунок- томію-видалення всього шлунка. Зазвичай його видаляють разом з великим і малим сальниками, селезінкою, хвостом підшлункової залози і регіонарними лімфовузлами. Після видалення всього шлунка відновлюють безперервність травного каналу шляхом пластики шлунка. Пластику цього органу виробляють за рахунок петлі худої кишки, сегмента поперечно-ободної або інших відділів товстої кишки. Тонко-або товстокишкову вставку з'єднують із стравоходом та дванадцятипалою кишкою, відновлюючи, таким чином, природний пасаж їжі.
Ваготомія-Розсічення блукаючих нервів.
Показання : ускладнені форми виразкової хвороби двена-дцатиперстной кишки і пілоричного відділу шлунка, що супроводжуються пенетрацією, перфорацією.
Класифікація
Стовбурова ваготомія– перетин стовбурів блукаючих нервів до відходження печінкових і черевних нервів. Приводить до парасимпатичної денервації печінки, жовчного міхура, дванадцятипалої, тонкої кишокі підшлункової залози, а також до гастростазу (проводиться в поєднанні з пилоропластикою або іншими дренуючими операціями)
наддіафрагмальна; піддіафрагмальна.
Селективна ваготомія– полягає у перетині стовбурів блукаючих нервів, що йдуть до всього шлунка, після відділення гілок печінкових і черевних нервів.
Селективна проксимальна ваготомія– перетинають-
ся гілочки блукаючих нервів, що йдуть тільки до тіла і дна шлунка. Гілки блукаючих нервів, що іннервують антральний відділ шлунка і пілорус (гілка Латерже), не перетинають. Гілка Латерже вважають чись руховою, яка регулює моторику пило-
ричного сфінктера шлунка.
Дренуючі операції на шлунку
Показання: виразковий стеноз воротаря, цибулини двена-дцятипалої кишки та залуковичного відділу.
Пилоропластика – операція з розширення пилоричного отвору шлунка із збереженням або відновленням замикавальної функції воротаря.
Спосіб Гейнеке – Микуліча – полягає в про-
дольном розсіченні пілоричного відділу же-лудка і початкового відділу дванадцятипалої кишки довжиною 4 см з наступним поперечним зшиванням утвореної рани.
Спосіб Фіннея – розсікають антральний відділ шлунка та початковий відділ дванадцятипалої кишки суцільним дугоподібним розрізом і на-
кладають шви на рану за принципом верхнього га-стродуоденоанастомозу «бік у бік».
Гастродуоденостомія
Спосіб Джаболея – застосовується за наявності перешкоди у пилороантральній зоні; накладається гастродуоденоанастомоз «бік у бік», обходячи місце перешкоди.
Гастроєюностомія – накладання класичного гаст-роентероанастомозу на «вимкнення».
Особливості шлунка у новонароджених та дітей
У новонароджених шлунок округлої форми, його пилорічний, кардіальний відділи і дно виражені слабо. Зростання та формування відділів шлунка йде нерівномірно. Пілорічна частина починає виділятися тільки до 2-3 місяців життя дитини і розвивається до 4-6 місяців. Область дна шлунка чітко визначається лише до 10-11 місяців. М'язове кільце кардіального відділу майже відсутнє, з чим пов'язані слабке замикання входу в шлунок і можливість зворотного закидання вмісту шлунка в стравохід (зригування). Кардіальна частина шлунка остаточно формується до 7-8 років.
Слизова оболонка шлунка у новонароджених тонка, складки не виражені. Підслизовий шар багатий на кровоносні судини, має мало сполучної тканини. М'язовий шар у перші місяці життя розвинений слабо. Артерії та вени шлунка у маленьких дітей відрізняються тим, що розмір їх основних стволів і гілок першого і другого порядків майже однаковий.
Пороки розвитку
Вроджений гіпертрофічний пілоростеноз– виражений-
ная гіпертрофія м'язового шару воротаря зі звуженням або повним закриттям просвіту складками слизової оболонки. У поздовжньому напрямку розсікається серозна оболонка і частина циркулярних м'язових волокон воротаря на всьому його протязі, тупим шляхом звільняється слизова оболонка воротаря від глибоких м'язових волокон до повного її вибухання через розріз, рана пошарово ушивається.
Звуження(стриктури) тіла шлунка– орган приймає форму пісочного годинника.
Повна відсутність шлунка. Подвоєння шлунка.
Особливості дванадцятипалої кишки у новорожі- денних та дітей
Дванадцятипала кишка у новонароджених частіше буває кільцеподібної форми та рідше – U-подібної. У дітей перших років життя верхній та нижній вигини дванадцятипалої кишки майже повністю відсутні.
Верхня горизонтальна частина кишки у новонароджених знаходиться вище звичайного рівня, і лише до 7-9 років опускається до тіла I поперекового хребця. Зв'язки між дванадцятипалою кишкою і сусідніми органами у маленьких дітей дуже ніжні, а майже повна відсутність жирової клітковини в заочеревинному просторі створює можливість значної рухливості цього відділу кишечника та утворення додаткових перегинів.
Пороки розвитку дванадцятипалої кишки
Атрезії– повна відсутність просвіту (характеризується сильним розширенням та витонченням стінок тих відділів кишки, які знаходяться вище атрезії).
Стенози– внаслідок локалізованої гіпертрофії стінки, наявності в просвіті кишки клапана, мембрани, здавлення кишки ембріональними тяжами, кільцеподібною підшлунковою залозою, верхньою брижової артерією, високо розташованою сліпою кишкою.
При атрезіях і стенозах худої і здухвинної кишок проводиться резекція атрезованого або звуженого відділу кишки разом з розтягнутою, функціонально неповноцінною ділянкою протягом 20-25 см. При наявності непереборної перешкоди вище впадання загального жовчного і панкреатичного При непрохідності в дистальному відділі кишки застосовують дуоденоеюноана-стомоз.
Дивертикули.
Неправильне положення дванадцятипалої кишки–
рухлива дванадцятипала кишка.
Лекція № 7
