प्रारंभिक अवस्था में एंडोमेट्रियम क्या होना चाहिए। गर्भावस्था की योजना बनाते समय आपको उपचार के बारे में क्या जानना चाहिए। संभावित एंडोमेट्रियल रोग और गर्भावस्था पर उनका प्रभाव
इस तथ्य के कारण कि महिला शरीरगर्भधारण की अवधि के दौरान, एक गंभीर पुनर्गठन होता है, परिवर्तन बिल्कुल सभी प्रणालियों पर लागू होते हैं। सबसे अधिक ध्यान देने योग्य परिवर्तन प्रजनन अंगों में होते हैं। सबसे पहले, यह गर्भ धारण करने में सबसे महत्वपूर्ण अंग - गर्भाशय से संबंधित है।
गर्भाशय एक चिकनी पेशी है महिला अंग, जो सीधे तौर पर गर्भधारण, गर्भधारण और बच्चे के जन्म के कार्य में शामिल होता है। एक चिकनी पेशी अंग की श्लेष्मा झिल्ली को एंडोमेट्रियम कहा जाता है। दो दीवारें होती हैं: बेसल और कार्यात्मक। गर्भावस्था के दौरान एंडोमेट्रियम, हार्मोनल परिवर्तनों के प्रभाव में, मोटाई और रक्त की आपूर्ति में परिवर्तन होता है। यह निषेचित अंडे के लगाव के लिए महिला के शरीर "बिस्तर" की अजीबोगरीब तैयारी के कारण है। अन्यथा, अतिरिक्त परतों के रूप में ये परिवर्तन मासिक धर्म के माध्यम से सामने आते हैं।
ऊपर से, यह निष्कर्ष निकाला जाना चाहिए कि भ्रूण के अंडे के लगाव के लिए सामान्य परिस्थितियों की तैयारी और गठन में गर्भावस्था के दौरान एंडोमेट्रियम का विशेष महत्व है। सामान्य आरोपण के साथ, भ्रूण को गर्भाशय म्यूकोसा की नवगठित दीवारों में पेश किया जाता है, जो भ्रूण झिल्ली और प्लेसेंटा के निर्माण में क्रमिक रूप से भाग लेते हैं। गर्भावस्था के दौरान एंडोमेट्रियम को भ्रूण के असर से उकसाने वाली प्राकृतिक हार्मोनल प्रक्रियाओं के कारण खारिज नहीं किया जाता है।
पतला एंडोमेट्रियम: विकास के कारण
अधिकतर, लंबी गैर-श्वास धमनियां बनी रहती हैं, जो वासोएक्टिव पदार्थों के प्रति संवेदनशील रहती हैं। पैथोलॉजिकल डायबिटिक गर्भधारण में, सर्पिल धमनियां पूरी तरह से संशोधित नहीं होती हैं, जिससे प्लेसेंटा का हाइपोक्सिया होता है। शारीरिक तनाव के समय, जैसे गर्भावस्था, के दौरान उनके संबंध, आगे के अध्ययन का वारंट करते हैं।
गर्भाधान से पहले मधुमेह के चूहों में सबसे अधिक वृद्धि के साथ सभी जानवरों में रक्त शर्करा का स्तर। तीन न्यूरल ट्यूब दोष और व्यापक रूप से परिवर्तनशील भ्रूण के आकार का उल्लेख किया गया था। शव परीक्षण में, केवल 50% जीवित रहने में सक्षम थे, सभी ने जन्म दोषों का खुलासा किया।
सामान्य संकेतकों और एंडोमेट्रियम की कार्यात्मक परत के काम के आधार पर अनुकूल गर्भाधान प्रदान किया जाता है। गर्भावस्था के दौरान, भ्रूण को पूरी तरह से प्रत्यारोपित करने के लिए, म्यूकोसा की मोटाई कम से कम 7 मिमी और 15 मिमी से अधिक नहीं होनी चाहिए। यदि मोटाई अनुमेय मानदंड से कम है, तो गर्भवती होने की संभावना काफी कम हो जाती है। यह बहुत पतले एंडोमेट्रियम के कारण भ्रूण के अंडे के सामान्य आरोपण की असंभवता के कारण है। चिकित्सा में ऐसी अवधारणा को हाइपोप्लासिया कहा जाता है। यदि मोटाई, इसके विपरीत, 15 मिमी से अधिक संकेतक हैं, तो भ्रूण के लगाव और ओव्यूलेशन के साथ भी समस्याएं हैं। एक खोखले अंग के श्लेष्म झिल्ली की एक बड़ी मोटाई की विशेषता वाले विकृति को हाइपरप्लासिया कहा जाता है।
गर्भावस्था की योजना बनाते समय आपको उपचार के बारे में क्या जानना चाहिए
बाद वाले ने ल्यूकोसाइट घुसपैठ को प्रकट मधुमेह में देखे गए इंसुलिटिस के अनुरूप दिखाया। युग्मित एकल दाताओं से ऊतकों का चित्रण किया गया है। हेमटॉक्सिलिन के विपरीत। बार = 20 माइक्रोन। इस काम को कनाडा के स्वास्थ्य अनुसंधान संस्थान द्वारा समर्थित किया गया था।
तकनीकी सहायता के लिए पॉलिंग। अंडाशय की तुलना में कम ध्यान प्राप्त करता है। हालांकि, में पिछले सालयह बदल रहा है और अब एंडोमेट्रियम की आकृति विज्ञान को जानने और ल्यूटियल चरण में एक दोष की उपस्थिति की पहचान करने के महत्व की जांच करने वाले कई अध्ययन हैं जो आरोपण विफलता का कारण बन सकते हैं।
गर्भावस्था के दौरान एंडोमेट्रियम
मासिक धर्म चक्र की अवधि के पहले दिनों से अंत तक, गर्भाशय के एंडोमेट्रियम की संरचना में महत्वपूर्ण परिवर्तन होते हैं। आकार भी बदलते हैं और 2 से 18 मिमी तक भिन्न हो सकते हैं। गर्भाधान के दौरान, एंडोमेट्रियम बढ़ता है, गर्भावस्था के पहले महीनों से शुरू होकर, झिल्ली की मोटाई 20 मिमी या अधिक हो सकती है। यह ज्ञात है कि हाइपरट्रॉफाइड श्लेष्म परत की कल्पना करके प्रारंभिक गर्भावस्था को ठीक से निर्धारित किया जा सकता है। एक्टोपिक गर्भाधान के साथ बिल्कुल वही अभिव्यक्तियाँ संभव हैं। इसके साथ ही गर्भाशय म्यूकोसा में इन परिवर्तनों के साथ, स्रावी कोशिकाओं और वाहिकाओं की संख्या बढ़ जाती है।
गर्भ के प्रारंभिक चरण में एक खोखले अंग का एंडोमेट्रियम प्लेसेंटा के कार्यों को पूरी तरह से करता है, जो बदले में भ्रूण को रक्त की आपूर्ति और पोषण प्रदान करने के लिए जिम्मेदार होता है। अगले चरण में, श्लेष्म की एक अतिरिक्त परत, संवहनी नेटवर्क के साथ, भ्रूण झिल्ली से जुड़ी होती है।
एंडोमेट्रियम के सामान्य कामकाज को इनमें से एक माना जाता है प्रमुख घटकअनुकूल गर्भाधान और गर्भावस्था के विकास में। इसलिए, गर्भाधान से पहले, आपको संभावित विकृति की पहचान करने और उन्हें खत्म करने के लिए एक व्यापक परीक्षा से गुजरना चाहिए। इस मुद्दे पर एक गंभीर दृष्टिकोण के साथ, विचलन की संभावना को शून्य तक कम किया जा सकता है।
एंडोमेट्रियम पर ध्यान देने का समय आ गया है। इन अध्ययनों में से एक ने एक नई पद्धति के उद्भव और नैदानिक उपयोग की ओर अग्रसर किया जो हमें जानने की अनुमति देता है सबसे अच्छा समयआरोपण के लिए। इस नई तकनीक के बावजूद, अल्ट्रासाउंड मार्गदर्शन अभी भी भविष्यवाणी और रोकथाम के उद्देश्य से एंडोमेट्रियल पैटर्न, मोटाई और सिकुड़न को निर्धारित करने की कुंजी है।
एंडोमेट्रियम के लिए संवेदनशीलता की सरणी
माइक्रोचिप्स के आगमन के साथ मासिक धर्म के चरणचक्र जीनोमिक और प्रोटिओमिक पैटर्न के करीब पहुंचे। इन माइक्रोचिप्स के लिए धन्यवाद, आरोपण खिड़की को विनियमित करने वाले जीन की पहचान की गई है। ये बायोमार्कर परिणाम प्रत्यारोपण के क्षण को चिकित्सकीय रूप से पहचानने में मदद करते हैं।
ढहना
गर्भावस्था के दौरान, एक महिला की हार्मोनल पृष्ठभूमि बदल जाती है, जिसके परिणामस्वरूप शरीर की सभी प्रणालियों में परिवर्तन होता है, विशेष रूप से प्रजनन प्रणाली में। गर्भाधान और गर्भधारण के लिए गर्भाशय विशेष रूप से महत्वपूर्ण है। 9 महीनों के लिए, वह कई बदलावों से गुजरती है, बहुत फैलती है। गर्भावस्था के दौरान एंडोमेट्रियम भी बदल जाता है।
इसलिए, एक निजीकरण उपकरण प्रस्तावित है जो उपचार की सफलता की संभावना को बढ़ाता है। इनमें से लगभग सभी जीन अभिव्यक्ति अध्ययन एंडोमेट्रियल बायोप्सी का उपयोग करते हैं, जो संवेदनशीलता की तुलना करने के लिए चक्र में दो अलग-अलग बिंदुओं पर किया जाता है। एक सैंपल दो दिन बाद दूसरा सैंपल सात दिन बाद। . एक ही रोगी में और एक ही चक्र के दौरान दो अलग-अलग समय पर यह अध्ययन एक समस्या पैदा करता है क्योंकि ऐसा माना जाता है कि पहले लिया गया नमूना सूजन का कारण बन सकता है और दूसरी बायोप्सी में एंडोमेट्रियल जीन अभिव्यक्ति को खराब कर सकता है।
एंडोमेट्रियम का मुख्य कार्य
एंडोमेट्रियम आंतरिक गर्भाशय गुहा है। मासिक धर्म चक्र के प्रत्येक दिन के साथ, म्यूकोसा मोटा हो जाता है और रक्त के साथ अच्छी तरह से आपूर्ति की जाती है। यही है, अगर निषेचन होता है, तो गर्भाशय एक निषेचित अंडे प्राप्त करने के लिए तैयार होता है। यदि ऐसा नहीं होता है, तो एंडोमेट्रियम (इसकी कार्यात्मक परत) अलग हो जाएगी, और योनि से रक्तस्राव (मासिक धर्म) दिखाई देगा।
एंडोमेट्रियम का अल्ट्रासाउंड नियंत्रण
एक गैर-आक्रामक विधि के रूप में, योनि अल्ट्रासाउंड हमें हर जगह एंडोमेट्रियम का अध्ययन करने की अनुमति देता है। इस दौरान, एंडोमेट्रियम की मोटाई और पैटर्न को एंडोमेट्रियल ग्रहणशीलता का आकलन करने की मानक विधि द्वारा मापा जाता है और भ्रूण स्थानांतरण के लिए सबसे अच्छा दिन इंगित करता है। वर्तमान में, भ्रूण स्थानांतरण के दौरान गर्भाशय के संकुचन और गर्भावस्था की दरों पर उनके प्रभाव को भी अल्ट्रासोनोग्राफी द्वारा मापा जाता है। दोनों चक्रों और प्राकृतिक चक्रों में, गर्भाशय के संकुचन ल्यूटियल चरण के मध्य में उच्च से कम होकर कम हो जाते हैं।
इस प्रकार, मासिक धर्म चक्र में गर्भाशय की भीतरी परत बहुत महत्वपूर्ण होती है। लेकिन यह गर्भावस्था में समान रूप से महत्वपूर्ण भूमिका निभाता है। तैयारी के लिए यह आवश्यक है इष्टतम स्थितियांभ्रूण प्रत्यारोपण के लिए आवश्यक। यदि निषेचन होता है, तो इसे अतिवृद्धि एंडोमेट्रियम में पेश किया जाता है। इसके बाद, इस श्लेष्म परत से प्लेसेंटा और कुछ भ्रूण झिल्ली बनते हैं।
यह माना जाता है कि अच्छी गति 5 वें दिन ब्लास्टोसिस्ट प्रत्यारोपण के साथ प्राप्त गर्भावस्था भी प्रति दिन किए गए स्थानान्तरण की तुलना में प्रोजेस्टेरोन के दो और दिनों के प्रशासन द्वारा गर्भाशय के संकुचन में कमी के कारण हो सकती है। oocyte दान कार्यक्रमों में या योनि अल्ट्रासाउंड में यह पुष्टि करने में महत्वपूर्ण भूमिका निभाता है कि एंडोमेट्रियम तैयार है। एंडोमेट्रियम को तैयार करने के लिए आवश्यक एकमात्र हार्मोन एस्ट्रोजन और प्रोजेस्टेरोन हैं।
भ्रूण स्थानांतरण का लक्ष्य पर्याप्त मोटाई के साथ एक एंडोमेट्रियम प्राप्त करना है। ऐसा लगता है कि आदर्श एंडोमेट्रियम वह है जो 7 मिमी से अधिक तक पहुंचता है। तीन परतों के साथ। एंडोमेट्रियम 6 मिमी से कम। वे कम गर्भावस्था दर से जुड़े हैं। कुछ रोगियों में, अच्छी एंडोमेट्रियल मोटाई हासिल नहीं की जा सकती है। कुछ मामलों में, यह डिम्बग्रंथि उत्तेजना में क्लोमीफीन साइट्रेट के सेवन या उपयोग के कारण होता है। यह भी पाया गया कि पतला एंडोमेट्रियम, जो एस्ट्रोजेन की कार्रवाई का जवाब नहीं देते हैं, 10 से अधिक वर्षों के लिए दीर्घकालिक उपयोग से जुड़े हो सकते हैं।
इस प्रकार, प्रारंभिक गर्भावस्था में एंडोमेट्रियम का बहुत प्रभाव पड़ता है बड़ा प्रभावभ्रूण के विकास पर। इसके क्षेत्र में, रक्त केशिकाओं की संख्या बढ़ जाती है, ग्रंथियों की कोशिकाओं की संख्या बढ़ जाती है। वे तथाकथित झीलें बनाते हैं जिनमें माँ का खून जमा होता है। इसके कारण, भ्रूण एंडोमेट्रियम से मजबूती से जुड़ा होता है और पहले पोषक तत्व प्राप्त करता है। गर्भावस्था की स्थिति में, इसे अस्वीकार नहीं किया जाता है, क्योंकि यह महिला के शरीर में शुरू होने वाली हार्मोनल प्रक्रियाओं द्वारा रोका जाता है।
पतले एंडोमेट्रियम में आरोपण की दर कम क्यों होती है?
वर्तमान में दो मुख्य कारण हैं जिनका उत्तर इस प्रश्न के लिए दिया जा सकता है।
- एस्ट्रोजन रिसेप्टर्स में एक विसंगति के अस्तित्व के लिए।
- एंडोमेट्रियम में ऑक्सीजन का तनाव।
सामान्य गर्भावस्था के दौरान गर्भाशय के एंडोमेट्रियम में परिवर्तन
गर्भावस्था के दौरान एंडोमेट्रियम की मोटाई बढ़ जाती है। आखिरकार, भ्रूण के अंडे को गर्भाशय की भीतरी परत से जोड़ने के बाद, यह अपना विकास जारी रखता है। नई रक्त वाहिकाएं, ग्रंथि कोशिकाएं होती हैं, जो गर्भावस्था के शुरुआती चरणों में भ्रूण को पोषक तत्वों की आपूर्ति करती हैं। बाद में वे प्लेसेंटा बनाते हैं।
एंडोमेट्रियल विकास को प्रेरित करने वाले साइटोकिन्स का पता लगाना, नए बायोमार्कर की भविष्य की खोज के साथ, जो इम्प्लांटेशन विंडो को परिभाषित करते हैं, और एंडोमेट्रियल विकास या सिकुड़न को ट्रैक करने के लिए नई अल्ट्रासाउंड तकनीक, इम्प्लांटेशन दरों में सुधार के लिए एक आशाजनक भविष्य की भविष्यवाणी करते हैं।
एंडोमेट्रियल एब्लेशन के बाद गर्भावस्था। एंडोमेट्रियल एब्लेशन के बाद पूर्ण गर्भावस्था। हिस्टेरोस्कोपिक एंडोमेट्रियल एब्लेशन एक ऐसी तकनीक है जिसका उपयोग असामान्य गर्भाशय रक्तस्राव के मामलों में किया जाता है, जिसमें नैदानिक उपचार के प्रतिकूल प्रतिक्रिया होती है। एंडोमेट्रियम की कार्यात्मक और बेसल परतों के विनाश या उच्छेदन के साथ भी, हस्तक्षेप के बाद गर्भावस्था हो सकती है। हालांकि, ये गर्भधारण अक्सर गर्भपात में समाप्त हो जाते हैं या जटिलताएं होती हैं। हम एक ऐसे रोगी की रिपोर्ट करते हैं जिसने नैदानिक उपचार के लिए प्रतिरोधी असामान्य गर्भाशय रक्तस्राव के कारण एंडोमेट्रियल एब्लेशन से गुजरने के बाद एक सीधी गर्भावस्था विकसित की।

सामान्य म्यान मोटाई
गर्भावस्था के पहले दिनों में एंडोमेट्रियम का सामान्य आकार 9-15 मिमी मोटा होता है। समय के साथ, यह मोटा हो जाता है, और 4-5 सप्ताह तक यह लगभग 20 मिमी तक पहुंच जाता है।
यदि मोटाई आदर्श से विचलित होती है, तो डॉक्टर दो में से एक निदान कर सकता है:
हिस्टेरोस्कोपिक एंडोमेट्रियल एब्लेशन 1990 के दशक की शुरुआत में पेश किया गया था। यह असामान्य गर्भाशय रक्तस्राव वाले रोगियों में इंगित किया जाता है, आमतौर पर गर्भाशय में एक संरचनात्मक असामान्यता के बिना जो नैदानिक उपचार के लिए प्रतिरोधी या contraindicated है। एंडोमेट्रियम की कार्यात्मक और बेसल परतें नष्ट या नष्ट हो जाती हैं।
हाइपोप्लासिया - पतला एंडोमेट्रियम
इस पद्धति के साथ, आमतौर पर गर्भाशय की दीवारों का पूर्ण ओवरलैप नहीं होता है, और यदि आवश्यक हो, तो बाद में नैदानिक हिस्टेरोस्कोपी संभव हो जाता है। हालांकि एंडोमेट्रियल एब्लेशन के बाद गर्भावस्था एक कम आवृत्ति वाली घटना है, यह 2, 3, 5 के 0.4-1% मामलों में हो सकती है। हालांकि, ये गर्भधारण कम प्लेसेंटल सम्मिलन, प्लेसेंटल अभिवृद्धि, समय से पहले जन्म और कई जटिलताओं के साथ उपस्थित होते हैं। गर्भपात में समाप्त 6.
- पतला एंडोमेट्रियम - हाइपोप्लासिया। इस तरह की विकृति हार्मोनल व्यवधान, जन्मजात विकृति, वंशानुगत प्रवृत्ति, श्लेष्म झिल्ली को आघात और संक्रामक प्रक्रियाओं के कारण हो सकती है। यदि गर्भाधान से पहले इसकी मोटाई 7 मिमी से कम है, तो एक महिला के लिए गर्भवती होना अधिक कठिन है, और कुछ मामलों में यह पूरी तरह से असंभव है। इसके अलावा, यदि रोगी गर्भवती होने का प्रबंधन करता है, तो भी ऐसी स्थिति भ्रूण के लिए खतरनाक होगी। आखिर उसे कम मिलेगा उपयोगी पदार्थ, जो इसके विकास का उल्लंघन करेगा। नतीजतन, बच्चा असामान्यताओं के साथ पैदा हो सकता है।
- मोटा एंडोमेट्रियम - हाइपरप्लासिया। एक नियम के रूप में, यह म्यूकोसा की अत्यधिक वृद्धि के कारण है। इस मामले में, एंडोमेट्रियोसिस का निदान किया जाता है। इस तरह की विकृति के साथ, महिलाओं के लिए गर्भवती होना बहुत मुश्किल है, अक्सर बांझपन कहा जाता है। तथ्य यह है कि एक निषेचित अंडे के लिए एंडोमेट्रियम से जुड़ना बहुत मुश्किल है। और अगर ऐसा नहीं होता है, तो इसे मासिक धर्म के खून के साथ गर्भाशय से निकाल दिया जाएगा। कम सामान्यतः, एक अस्थानिक गर्भावस्था होती है - उदाहरण के लिए, अंडा गर्भाशय ग्रीवा से जुड़ा होता है।
इस प्रकार, दोनों विकृति विकासशील भ्रूण के लिए खतरनाक हैं। इसके अलावा, वे न केवल गर्भावस्था के पाठ्यक्रम को प्रभावित करते हैं, बल्कि सफल गर्भाधान की संभावना को भी कम करते हैं।
एंडोमेट्रियल एब्लेशन का मामला सामने आया है, जिसके बाद बिना किसी जटिलता या जटिलता के पूर्ण अवधि की गर्भावस्था हुई है। उसने दो सामान्य प्रसव और तीन सहज गर्भपात के साथ पांच गर्भधारण का प्रसूति इतिहास प्रस्तुत किया। शारीरिक और अल्ट्रासाउंड परीक्षाओं में जननांगों की कोई असामान्यता नहीं पाई गई। हिस्टेरोस्कोपी ने गर्भाशय गुहा के विस्तार को दिखाया, जिसमें पूर्वकाल और पीछे की दीवारों के बीच कुछ रेशेदार बंडल थे। ट्यूबल ओस्टियम की कल्पना नहीं की गई थी, और एंडोमेट्रियम एक स्रावी प्रकार का था, जिसे बाद में बायोप्सी द्वारा पुष्टि की गई थी।
सामान्य गर्भावस्था के दौरान गर्भाशय के एंडोमेट्रियम में परिवर्तन
गर्भाशय synechiae से हिस्टेरोस्कोपिक निदान किया गया था। रोगी को चक्र के दूसरे चरण में बिना किसी सुधार के 3 महीने तक प्रतिदिन 10 मिलीग्राम मेड्रोक्सीप्रोजेस्टेरोन प्राप्त हुआ। नैदानिक तस्वीर. ऑपरेशन सामान्य था, 12 घंटे के बाद अस्पताल से छुट्टी मिल गई। एंडोमेट्रियल एब्लेशन की हिस्टोपैथोलॉजिकल परीक्षा में एटिपिया के बिना सरल एंडोमेट्रियल हाइपरप्लासिया का पता चला। नसबंदी का सुझाव दिया गया, लेकिन मरीज ने नहीं माना।
क्या अस्थानिक गर्भावस्था के दौरान एंडोमेट्रियम बढ़ता है?
एंडोमेट्रियम at अस्थानिक गर्भावस्थाभी बढ़ जाता है। यह इस तथ्य के कारण है कि एक महिला के शरीर में विभिन्न हार्मोनल परिवर्तन होते हैं, भले ही भ्रूण वास्तव में कहीं भी जुड़ा हो। गर्भाशय के बाहर गर्भाधान के बाद पहले दिनों में, एंडोमेट्रियम की मोटाई बढ़ जाती है, क्योंकि अधिक स्रावी ग्रंथियां होती हैं, और संचार प्रणालीगर्भाशय के क्षेत्र में इसकी शाखाएं होती हैं, अंग में अधिक रक्त प्रवाहित होता है।
तब इसे स्पष्ट करने वाली कुछ गर्भनिरोधक पद्धति को अपनाने के महत्व को दिखाया गया था। संभावित जोखिमगर्भपात के बाद गर्भावस्था। रोगी नैदानिक तस्वीर में सुधार के साथ आगे बढ़ा, हाइपोमोर्फोलॉजिकल चक्र पेश किया। 4 महीने के बाद, रोगी मासिक धर्म में अनियमित रक्तस्राव की शिकायत के साथ लौट आया और उसे एक नई हिस्टेरोस्कोपी के लिए प्रस्तुत किया गया। मिथ्या पथ प्रदर्शन से जुड़े हिस्टेरोस्कोप के सम्मिलन के दौरान अत्यधिक दर्द के कारण, हमने परीक्षा स्थगित करने का निर्णय लिया। एक और तीन महीने के बाद, अल्ट्रासोनोग्राफी द्वारा पुष्टि की गई संदिग्ध गर्भावस्था के साथ रोगी ने फिर से सेवा की कोशिश की।
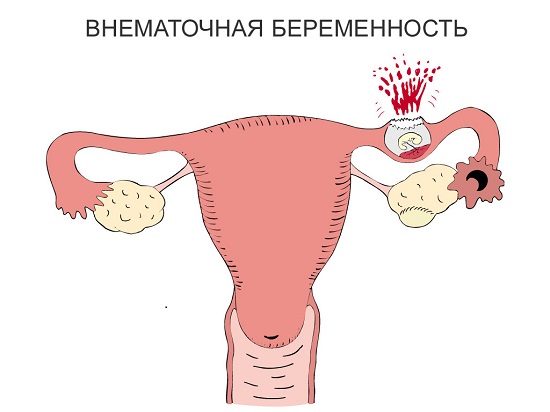
संभावित एंडोमेट्रियल रोग और गर्भावस्था पर उनका प्रभाव
क्या विभिन्न विकृति के साथ गर्भावस्था संभव है? कुछ मामलों में, डॉक्टर बांझपन बताते हैं, लेकिन यह अस्थायी और इलाज योग्य है। किसी भी मामले में, गर्भवती होने की कोशिश करने से पहले, आपकी जांच की जानी चाहिए। किसी भी विकृति की उपस्थिति में प्रजनन प्रणालीउन्हें ठीक होने की जरूरत है, और उसके बाद ही गर्भवती हो जाती हैं। एंडोमेट्रियम के ऐसे रोग हैं:
वह भुगतना पड़ा सीज़ेरियन सेक्शनपहले और पांचवें मिनट में जीवित नवजात का वजन 210 ग्राम और अपगार का स्कोर क्रमश: 9 और 10 है। कोई नवजात जटिलता नहीं देखी गई। इसमें कार्यात्मक और बेसल एंडोमेट्रियम का उच्छेदन होता है, जो से 1 सेमी का अवशेष छोड़ता है भीतरी छेदगर्भाशय ग्रीवा।
स्त्री रोग विशेषज्ञों द्वारा जिन मुद्दों पर विचार किया जाना चाहिए उनमें से एक एंडोमेट्रियल एब्लेशन के बाद गर्भधारण की संभावना है। जब ऐसा होता है, तो प्रसवपूर्व विकास का एक समग्र उच्च जोखिम होता है, इस तथ्य के कारण कि एंडोमेट्रियल एब्लेशन गर्भाशय सिनेचिया का कारण बनता है, जो अंडे को ठीक से आरोपण से रोकता है। इससे गर्भपात, प्लेसेंटल एब्डॉमिनल, प्लेसेंटा प्रिविया, प्लेसेंटा इज़ाफ़ा या अनुपस्थिति, गर्भाशय का टूटना, समय से पहले जन्म और अंतर्गर्भाशयी विकास प्रतिबंध जैसी जटिलताएँ हो सकती हैं। 4.
- एंडोमेट्रैटिस शुरुआत है भड़काऊ प्रक्रियागर्भाशय गुहा में। अक्सर से जुड़ा होता है संक्रामक रोग, गर्भपात, व्यक्तिगत स्वच्छता का पालन न करना। आमतौर पर यह स्पर्शोन्मुख है, इसलिए, समय पर निदान के अभाव में, यह एक जीर्ण रूप में बह जाता है। कुछ मामलों में, भड़काऊ प्रक्रिया के बाद, श्लेष्म झिल्ली एक निषेचित अंडे को स्वीकार नहीं कर सकती है। इसलिए, गर्भावस्था मुश्किल हो सकती है। यदि एक महिला ने बार-बार प्राकृतिक रूप से गर्भवती होने के प्रयास किए हैं, लेकिन वे सफल नहीं हुए हैं, तो आईवीएफ निर्धारित है - कृत्रिम गर्भाधान। हालांकि, ऐसी प्रक्रिया से पहले, एक महिला को पूरी तरह से ठीक होना चाहिए। गर्भावस्था के दौरान ये करना होगा जरूरी विटामिन कॉम्प्लेक्स, आहार की खुराक, अत्यधिक शारीरिक परिश्रम और तनाव से बचें। एंडोमेट्रैटिस के बाद, गर्भपात की संभावना अधिक होती है (विशेषकर प्रारंभिक अवस्था में), इसलिए कई महिलाओं को बिस्तर पर भी जाना पड़ता है।
- एंडोमेट्रियोसिस। यह एक पैथोलॉजी है जिसमें एंडोमेट्रियम गर्भाशय के बाहर बढ़ता है। ज्यादातर मामलों में, रोगियों में बांझपन का निदान किया जाता है, लेकिन 30-40% मामलों में, बिना इलाज के भी गर्भावस्था हो सकती है। इसके अलावा, कुछ महिलाओं में, गर्भ के दौरान हार्मोनल पृष्ठभूमि में बदलाव के कारण, रोग अपने आप बंद हो जाता है। लगभग आधे मामलों में एंडोमेट्रियोसिस के बाद गर्भावस्था संभव है। लेकिन अगर पैथोलॉजी अत्यधिक बढ़ गई है और इसे ठीक करने के लिए गर्भाशय को हटाने की आवश्यकता है, तो महिला कभी भी मां नहीं बन पाएगी।
- गर्भाशय और सौम्य ट्यूमर के शरीर का कैंसर। यदि पैथोलॉजी सौम्य है, तो ज्यादातर मामलों में, इसे ठीक करने के लिए, आपको केवल ट्यूमर को हटाने की जरूरत है। यदि वे पतले पैर पर हैं तो ऑपरेशन सरल है। हालांकि, अगर वे श्लेष्म झिल्ली में गहराई से फैल गए हैं, तो सर्जिकल हस्तक्षेप अधिक दर्दनाक होगा, इसलिए अंग क्षेत्र में ढीलापन दिखाई देगा। गर्भावस्था के दौरान एक ढीला एंडोमेट्रियम इस तथ्य की ओर जाता है कि प्लेसेंटा बनना अधिक कठिन होता है, इसलिए सहज गर्भपात हो सकता है।
गर्भावस्था होने के लिए एंडोमेट्रियम क्या होना चाहिए? यह आवश्यक मोटाई के अनुरूप होना चाहिए और अभिन्न होना चाहिए। अन्यथा, गर्भाधान बिल्कुल नहीं हो सकता है, और निषेचित अंडे को मासिक धर्म के दौरान खूनी निर्वहन के साथ गर्भाशय से हटा दिया जाएगा। यदि किसी महिला में एंडोमेट्रियल पैथोलॉजी है जिसके कारण बांझपन हुआ है, तो ज्यादातर मामलों में, रोगियों के पास अभी भी गर्भवती होने और एक स्वस्थ बच्चे को जन्म देने का अवसर होता है।
इनमें से तीन गर्भवती महिलाओं में प्लेसेंटा का असामान्य सम्मिलन था, और एक मामले में प्रसवोत्तर हिस्टेरेक्टॉमी करना आवश्यक हो गया था। पृथक होने के बाद गर्भ की दर विश्व साहित्य में अनुशंसित पद्धति 2, 3, 5 के अनुसार 0.4 से 1% तक भिन्न होती है।
एंडोमेट्रियल मरम्मत पद्धति को अपनाते समय गर्भाशय की पारगम्यता के लिए पारगम्य होने की चिंता उचित है क्योंकि भविष्य में एंडोमेट्रियल अध्ययन की आवश्यकता की संभावना है। दूसरी ओर, इन रोगियों को निरंतर उपयोग करने की आवश्यकता के बारे में सावधानी से चेतावनी दी जानी चाहिए और प्रभावी तरीकागर्भनिरोधक, शायद लेप्रोस्कोपिक संयुक्ताक्षर भी, क्योंकि गर्भावस्था हमेशा अनुकूल विकास नहीं दिखाती है।
- आधिकारिक या वैकल्पिक परिसमापन: क्या चुनना है किसी कंपनी के परिसमापन के लिए कानूनी सहायता - हमारी सेवाओं की कीमत संभावित नुकसान से कम है
- परिसमापन आयोग का सदस्य कौन हो सकता है परिसमापक या परिसमापन आयोग क्या अंतर है
- दिवालियापन सुरक्षित लेनदार - क्या विशेषाधिकार हमेशा अच्छे होते हैं?
- अनुबंध प्रबंधक के काम का कानूनी भुगतान किया जाएगा कर्मचारी ने प्रस्तावित संयोजन को अस्वीकार कर दिया
